Norma rrar a 13 semaines. Normes de prr-a dans la grossesse multiple. Dois-je passer une échographie à ce moment-là ?
Quand ça vient grossesse tant attendue, une femme essaie de toutes ses forces de la faire réussir le plus possible. Diagnostic médical aujourd'hui - un excellent moyen de détecter les malformations et de prévenir leurs conséquences sans nuire à la mère et à l'enfant.
Aujourd'hui, il n'y a pas de femmes enceintes qui ne réussissent pas le premier dépistage prénatal. Il s'agit d'une étude approfondie qui premières dates identifier les pathologies et les anomalies dans le développement du fœtus. Il comprend également une analyse de la protéine plasmatique PPAP. Tout le monde devrait connaître le taux de PAPP-A pendant la grossesse femme enceinte. Cet indicateur joue un rôle important dans le diagnostic d'une forme ou d'une autre du trouble du développement des futures miettes.
Découvrez ce que recherchent les tests prénatals, comment ils sont effectués et ce que les résultats peuvent signifier pour vous et votre bébé. Un bébé en bonne santé est la priorité numéro 1 de chaque future maman, mais une petite quantité dépend de toute anomalie congénitale majeure. Il existe de nombreux tests qui peuvent vérifier la santé de votre bébé lorsque vous êtes enceinte : Les tests de dépistage donnent aux parents une idée de la probabilité que leur bébé ait certains problèmes, un de ces tests a fait l'actualité ces derniers temps.
Pourquoi est-ce? Anomalies du tube neural et autres anomalies anatomiques du cerveau, du cœur et de la paroi abdominale. Comment se passe l'épreuve ? L'échographie est réalisée en plaçant le transducteur sur l'abdomen. Une analyse anatomique examine l'ensemble de l'anatomie d'un enfant et peut révéler des preuves visuelles d'anomalies du tube neural et d'autres anomalies anatomiques du cerveau, du cœur et de la paroi abdominale.
 Une femme enceinte se méfie de tout examen prescrit par un médecin. Après tout, maintenant l'essentiel est que rien ne menace le bébé. Ainsi, lorsqu'un gynécologue donne une référence pour un dépistage d'une durée de 13 semaines 6 jours, la future maman ne sait souvent pas à quoi s'attendre de tout cela et est très inquiète.
Une femme enceinte se méfie de tout examen prescrit par un médecin. Après tout, maintenant l'essentiel est que rien ne menace le bébé. Ainsi, lorsqu'un gynécologue donne une référence pour un dépistage d'une durée de 13 semaines 6 jours, la future maman ne sait souvent pas à quoi s'attendre de tout cela et est très inquiète.
Étant donné que les tests prénatals recherchent des informations sur votre santé et celle de votre bébé à naître, les tests peuvent être très stressants. Obtenir des résultats inquiétants peut être inquiétant à un moment où vous choisissez de célébrer votre grossesse. Ces ressources peuvent vous aider à trouver comment Plus d'information sur l'état de votre enfant et des groupes de soutien qui peuvent vous permettre de rencontrer des familles dans des situations comme la vôtre.
Dépistage combiné au premier trimestre
Deux options sont actuellement disponibles : le dépistage combiné du premier trimestre et le dépistage sérique du deuxième trimestre. Parfois, il est possible que vous soyez potentiellement à risque d'avoir un problème de santé lié à la grossesse. Les résultats du test sanguin et de l'analyse sont combinés avec d'autres informations telles que l'âge, le poids et l'âge gestationnel du bébé pour trouver le résultat du dépistage.
- Ce dépistage est disponible si vous êtes enceinte de moins de 14 semaines.
- Il comprend à la fois une prise de sang et une scintigraphie.
En fait, l'examen prénatal est aussi sûr que possible et est prescrit à absolument tout le monde à 11 - 13 semaines d'obstétrique en raison de méthodes simples sa mise en œuvre :
- procédure d'échographie;
- test sanguin biochimique de dépistage.
Le premier dépistage prénatal est prévu pour 11-13 semaines 6 jours. C'est durant cette période que cette enquête est la plus instructive.
Test sanguin - dépistage du sérum sanguin du premier trimestre
Avant qu'un résultat puisse être trouvé, un test sanguin et une analyse doivent être effectués.
Numérisation - Numérisation des hémisphères
Il est préférable de le prendre vers 12 semaines de grossesse, mais il peut être pris entre 11 semaines et 2 jours, 13 semaines et 6 jours. Il s'agit d'une échographie spécialement conçue pour vérifier l'état du bébé.Examen sérique maternel du deuxième trimestre
Les résultats du test sanguin sont combinés avec vos mesures, telles que l'âge, le poids et l'âge gestationnel du bébé, pour trouver le résultat du dépistage. Les résultats du dépistage peuvent montrer qu'il y a une probabilité faible ou accrue que vous portiez un bébé avec une ou plusieurs des conditions trouvées lors du dépistage. Le résultat réel que vous obtiendrez indiquera soit "risque élevé" soit "risque faible". La plupart des femmes obtiennent un résultat qui montre qu'il y a une probabilité accrue qu'elles portent un enfant atteint de la maladie et qu'elles ne portent pas réellement un enfant atteint de la maladie. Un résultat de dépistage à risque accru place simplement les personnes dans un groupe où elles sont plus susceptibles que les autres femmes dépistées. Si votre test de dépistage montre qu'il y a un risque accru que votre enfant soit atteint de la maladie, il vous sera demandé de subir des tests supplémentaires pour voir si l'enfant est réellement atteint de la maladie ou non. Ce test supplémentaire est appelé test de diagnostic.- Il mesure l'espace rempli de liquide à la base du cou d'un enfant.
- Cette mesure a tendance à être plus grande lorsque les bébés ont certaines conditions.
- Ce dépistage est disponible si vous êtes entre 14 et 20 semaines de grossesse.
- C'est juste une prise de sang.
Il est particulièrement important de subir une étude pour une femme avec une grossesse aggravée ou des antécédents tentatives infructueuses porter le bébé. Ces facteurs de risque comprennent :
- une femme âgée de 35 ans et plus ;
- la présence de grossesses antérieures qui se sont terminées par des fausses couches spontanées ou une grossesse qui ne se développe pas ;
- un enfant atteint d'une pathologie chromosomique ou génétique grandit déjà dans la famille;
- lors d'une vraie grossesse dans les premiers stades jusqu'à 13 semaines, une maladie infectieuse grave a été transférée;
- rayonnement facteurs nocifs associé à la profession de la femme;
- dépendance de la future mère à l'alcool, à la drogue.
Test sanguin - dépistage du sérum maternel au deuxième trimestre
Si le dépistage indique qu'il existe un risque accru de maladie génétique, l'amniocentèse ou la sélection des villosités choriales sont des options disponibles pour les tests de diagnostic. L'amniocentèse est généralement le test qui vous sera proposé.
Qu'est-ce que rrr-a
Certaines autres conditions nécessitent une échographie diagnostique plutôt que des tests génétiques. Vous seul pouvez décider de vous faire dépister ou non. Certaines femmes veulent connaître les conditions possibles et d'autres non. Votre sage-femme ou votre médecin peut vous fournir des informations directement ou à partir de brochures, de sites Web et d'autres organisations pour vous aider à prendre votre décision.
Tout d'abord, une échographie est effectuée, puis le même jour, du sang est donné pour un dépistage biochimique. Le respect de cette séquence dans l'ensemble garantit un résultat fiable de l'étude. Le premier dépistage nécessite l'âge gestationnel le plus correct, jusqu'au jour. Seul un docteur en diagnostic échographique peut fixer la date exacte. De plus, seule une échographie donnera un résultat indiquant si la grossesse est simple ou multiple. Sans ces informations, il est généralement déconseillé de donner du sang, car vous ne recevrez pas de résultats de haute qualité.
Semaine de grossesse - qu'arrive-t-il à maman
Vous pouvez contacter des organisations qui soutiennent les familles avec des enfants avec handicapé ou des conditions, par exemple. Ces organismes peuvent également vous aider à prendre votre décision. Il est important de vous assurer que vous considérez pleinement si le dépistage vous convient, alors assurez-vous d'en discuter attentivement avec votre sage-femme ou votre médecin et votre famille si vous le souhaitez.
Quelle est la différence entre le dépistage et les tests diagnostiques ?
Que vous souhaitiez ou non opter pour le dépistage, vous serez accompagné dans votre décision. Consultez la page Liens utiles pour les organisations qui peuvent vous aider. La principale différence entre les tests de dépistage et les tests de diagnostic est que le dépistage consiste uniquement à déterminer s'il y a plus de chances que votre enfant soit atteint de la maladie ou moins, alors que les tests de diagnostic sont conçus pour dire avec certitude si l'enfant est atteint de la maladie. condition.
Test sanguin biochimique lors du dépistage au 1er trimestre
Au moment du don de sang, la future mère devrait déjà avoir les résultats d'une échographie avec l'âge gestationnel exact et les commentaires du médecin. Par exemple, si les diagnostics échographiques ont révélé une décoloration fœtale, une analyse plus approfondie est tout simplement inutile.
Bien que vous puissiez obtenir un résultat plus définitif avec un test de diagnostic, il existe un risque de dépassement chaque fois qu'un test de diagnostic génétique est effectué. Si tout le monde subit un dépistage, seuls ceux qui sont les plus susceptibles d'avoir un enfant atteint de la maladie se voient d'abord proposer un test de diagnostic. Cela devrait signifier que les jeunes enfants ont un test de diagnostic et donc moins de poussettes à cause d'eux.
Idéalement, vous devriez être dépistée dans les trois premiers mois de grossesse. Le dépistage du premier trimestre comprend à la fois un test sanguin et une échographie. Le test sanguin est préférable après 10 semaines, mais peut être effectué à tout moment entre 9 semaines et 13 semaines et 6 jours. Une échographie est préférable à 12 semaines de grossesse, mais peut être effectuée à tout moment entre 11 semaines et 2 jours et 13 semaines et 6 jours de grossesse.
Donner du sang pour un tel examen implique un certain nombre de règles :

Un test sanguin pour la biochimie vise à étudier deux indicateurs:
- l'hormone chorionique humaine libre (hCG);
- protéine plasmatique PAPP-A.
Les résultats du dépistage biochimique sont prêts dans les 2 jours.
Test génétique prénatal
Si vous êtes enceinte de 14 semaines ou plus, lorsque vous choisissez de vous dépister, un dépistage sérique maternel du deuxième trimestre vous sera proposé. Il s'agit d'un test sanguin qu'il est préférable d'effectuer entre 14 et 18 semaines de grossesse, mais qui peut être effectué jusqu'à 20 semaines.
Les deux types de dépistage impliquent un test sanguin qui mesure les niveaux de certaines hormones et protéines dans le sang. Leurs niveaux ont tendance à être plus élevés ou plus bas si vous portez un enfant atteint du syndrome de Down ou d'autres conditions. Dans le cas d'un dépistage combiné du premier trimestre, une échographie est également réalisée. C'est ce qu'on appelle une analyse de la clarté occipitale et mesure l'épaisseur du pli nucal, qui est un espace rempli de liquide à la base du cou d'un nourrisson. Le pli rudimentaire a tendance à être plus épais chez les nourrissons atteints du syndrome de Down et de certaines autres conditions.
Qu'est-ce que RAR-A
La PAPP-A est une protéine plasmatique que le corps commence à sécréter activement pendant la grossesse.
Il est produit par la couche externe de l'embryon au moment où il est introduit dans les parois de l'utérus. C'est pourquoi un test sanguin pour le niveau de cette protéine est d'une importance primordiale pour le diagnostic précoce du développement anormal d'un bébé à naître. Même au tout début de la grossesse, lorsque l'échographie est incapable de voir le problème, les indicateurs PAPP-A peuvent signaler sa présence.
La recherche a montré que lorsque ces mesures sont combinées avec des informations sur votre âge, votre poids et l'état d'avancement de votre grossesse, les différences entre elles et ce qui est le plus souvent observé chez les femmes qui ont subi ces tests dans le passé peuvent être comparées. Le programme informatique indique les chances que votre enfant a d'avoir l'une des conditions qui peuvent être identifiées par le dépistage et donne un résultat à risque faible ou élevé.
Votre médecin ou obstétricien vous donnera son résultat. Ils vous diront si le résultat montre que votre enfant a un risque faible ou élevé d'être atteint de la maladie. Vous recevrez vos résultats de dépistage dans les 10 jours suivant la fin de votre dépistage. La feuille de résultats indiquera Risque élevé ou Risque faible.
 Un changement dans l'écart quantitatif par rapport à la norme du PAPP peut indiquer :
Un changement dans l'écart quantitatif par rapport à la norme du PAPP peut indiquer :
- Syndrome de Down ;
- grossesse gelée;
- risque de fausse couche.
Un test sanguin pour la PAPP-A doit être effectué avant la 14e semaine de grossesse. Pour plus dates ultérieures il ne faut pas s'attendre à des résultats fiables. Après 14 semaines, l'indicateur PAPP-A chez une femme présentant une pathologie chromosomique génétique du fœtus sera exactement le même que chez une femme portant un bébé en bonne santé.
Faible risque - Ce résultat signifie que vous avez une faible chance d'avoir un bébé avec l'une des conditions recherchées. Risque accru - Ce résultat signifie qu'il y a un risque accru que vous portiez un enfant atteint du syndrome de Down ou d'une autre maladie. En Nouvelle-Zélande, nous avons choisi de couper le dépistage à 1 de l'exemple « à haut risque » est 1 de l'exemple « à faible risque » est 1 de.
Qu'est-ce qui m'est offert si mes résultats montrent un risque accru de maladie ?
Il est très important de se rappeler que le dépistage ne mesure que les chances de votre enfant d'avoir la maladie. La plupart des femmes à haut risque apprennent que leurs enfants ne sont pas atteints, soit par des tests de diagnostic, soit à la naissance de leur enfant. Si vos résultats montrent une chance accrue de discuter de votre choix avec votre médecin ou votre sage-femme. Ils pourront vous fournir des informations et vous aider à trouver d'autres organisations et personnes susceptibles de vous aider. Parfois, parler à des organisations qui aident les familles à gérer des enfants atteints de maladies comme le syndrome de Down peut aider à orienter les décisions.
Tout écart par rapport à la norme pendant la grossesse, qu'il s'agisse d'une augmentation ou d'une diminution du taux de protéines plasmatiques, devrait être une source de préoccupation.
IMPORTANT! Seule une combinaison des résultats de l'échographie et du dépistage biochimique peut donner une image complète du déroulement de la grossesse. Le sang doit être donné au plus tard 3 jours après l'échographie. Le médecin ne vous donne pas un diagnostic précis, mais indique uniquement les pathologies possibles qui peuvent être confirmées ou infirmées à l'aide de plus méthodes précises examens.
Votre médecin ou votre obstétricien vous suggérera de contacter un obstétricien spécialisé pour discuter plus en détail de vos options de test de diagnostic. Vous seul pouvez décider si les tests de diagnostic vous conviennent. Certaines femmes choisissent d'arrêter à ce stade, quel que soit le risque accru, tandis que d'autres veulent des tests de diagnostic afin de savoir avec certitude si chacune d'entre elles souffre de l'une des conditions à dépister.
Les tests diagnostiques peuvent être des tests génétiques. Ce sera soit le choix des villosités chorioniques, soit l'amniocentèse. Dans la plupart des cas, l'amniocentèse est un test de diagnostic génétique. Ces échantillons sont envoyés à un laboratoire où des cellules de bébé sont trouvées, cultivées et examinées pour voir si elles ont le nombre et la forme de chromosomes attendus. Seul ce type de test peut confirmer si votre bébé est atteint de l'une des maladies génétiques qui peuvent être observées avant sa naissance.
Les résultats d'un test sanguin pour PAPP-A
Lors de l'interprétation des résultats du premier dépistage, le gynécologue prend en compte toutes les caractéristiques d'une femme enceinte : poids, présence de diabète, prise ou non de médicaments au moment de l'étude, présence ou non de mauvaises habitudes, grossesse avérée par FIV ou non, et bien d'autres.
Les niveaux de protéines plasmatiques augmentent de 8 à 13-14 semaines.
Normalement, chez une femme enceinte, l'indicateur PAPP-A varie en fonction de la semaine de grossesse.
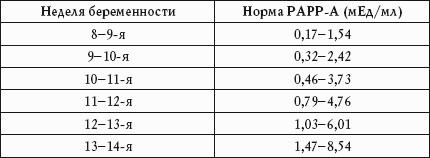
Les écarts par rapport à la norme peuvent indiquer une pathologie génétique-chromosomique de la part du fœtus, et une femme enceinte est à risque associée à une décoloration fœtale ou à une fausse couche spontanée.
La PAPP-A associée à la grossesse peut également être élevée pour un certain nombre d'autres raisons :
- suffisant gros poids enfant;
- emplacement bas du placenta;
- grossesse multiple.
Résultats d'analyse en MoM
 Lorsque les résultats du dépistage sanguin parviennent au médecin responsable de la grossesse, il convertit les indicateurs en unités en coefficient MoM. Il révèle le pourcentage d'écarts chez une femme particulière par rapport à la norme moyenne.
Lorsque les résultats du dépistage sanguin parviennent au médecin responsable de la grossesse, il convertit les indicateurs en unités en coefficient MoM. Il révèle le pourcentage d'écarts chez une femme particulière par rapport à la norme moyenne.
À un résultat positif le coefficient MoM de dépistage varie de 0,5 à 2,5.
Dans tous les laboratoires, les normes du coefficient MoM sont les mêmes. Par conséquent, pour reprendre l'analyse, vous pouvez choisir absolument n'importe quelle institution si vous ne faites pas confiance aux résultats de la vôtre.
Normes PAPP-A pour les grossesses multiples
Déjà à une période de treize semaines lors d'un dépistage, le médecin peut détecter deux embryons ou plus dans la cavité utérine. Les grossesses multiples appartiennent à un certain nombre de complications et nécessitent un contrôle particulier tout au long de la période de portage des bébés. Le risque d'une telle grossesse peut être qu'un fœtus se développe sans pathologies visibles et que le second présente des signes d'anomalies du développement dès 13 semaines. Par conséquent, il est très important que la future mère aborde sérieusement la question du premier dépistage prénatal.
A 1 dépistage pendant la grossesse, la double norme des analyses sera légèrement différente que lors d'une grossesse unique.
Premièrement, l'étude principale sera l'échographie, où le médecin Attention particulière tirera sur la zone du col des bébés. C'est là que le liquide s'accumule, signalant un éventuel syndrome de Down.
Deuxièmement, un dépistage sanguin biochimique ne sera pas prescrit par un médecin. Dans le cas d'une grossesse multiple, il sera non informatif et peut donner à la fois des résultats faussement augmentés et faussement diminués. Il est possible que seul le coefficient MoM puisse être déterminé à partir du sang de la mère. Normalement, chez une jumelle enceinte, il atteint 3,5 MoM.
Le premier dépistage prénatal à 13 semaines est une procédure passionnante. Toute mère doit savoir qu'aucun médecin ne peut établir un diagnostic exact à 100 %. L'analyse sur PAPP-A est l'identification de la probabilité de risque. Seule la combinaison des résultats de l'échographie et de la biochimie sanguine peut augmenter légèrement le niveau de fiabilité.
L'échographie à 13-14 semaines de grossesse est la première étude de dépistage. Il s'agit d'une procédure obligatoire par laquelle vous pouvez déterminer l'état de santé du fœtus aux premiers stades de son développement.
Dois-je passer une échographie à ce moment-là ?
L'échographie (examen échographique) vous permet de diagnostiquer la grossesse et de surveiller son évolution. En cas de grossesse sans complication, une échographie planifiée est réalisée à 12-16, 20-24 et 32-37 semaines.
La semaine 13 est le moment le plus approprié pour le premier dépistage échographique.
L'étude peut être réalisée beaucoup plus souvent que trois fois si les antécédents de la femme enceinte sont notés:
- menace de fausse couche ou fausse couche
- anembryonie
- interruption spontanée
- pathologies héréditaires
- enfants atteints de troubles congénitaux.
Les futures mères ont peur que l'échographie puisse nuire au bébé à naître. Il n'y a aucune preuve pour cette théorie, seulement des opinions isolées. En refusant un examen, vous pouvez vous faire plus de mal que de bien à vous-même et à votre enfant.
Préparation à l'examen
L'échographie au deuxième trimestre n'est pas nécessaire entraînement spécial. Mais le ventre plein vessie et les intestins peuvent donner une sensation d'inconfort lorsque le transducteur est pressé contre l'abdomen. Par conséquent, vous ne devez pas manger d'aliments lourds et boire beaucoup de liquides avant l'examen.
Dans des cas individuels, un diagnostiqueur en échographie a besoin d'une vessie pleine (par exemple, avec une faible placentation dans les premiers stades).
Lors de la réattribution de l'étude, le médecin doit vous en avertir à l'avance.
Il est conseillé d'apporter avec vous à la procédure:
- couche ou serviette gynécologique
- gants stériles
- lingettes sèches et humides
- un préservatif spécial pour l'échographie (il peut être nécessaire pour un examen intravaginal).
Le processus et les méthodes de diagnostic par ultrasons
Pour l'échographie, le médecin a besoin d'un échographe, d'un divan et d'un gel pour mieux faire glisser le transducteur.
Le gel est appliqué sur le bas-ventre, là où se trouve le capteur. L'appareil émet des ondes ultrasonores qui sont réfléchies par les tissus durs du fœtus et renvoyées. Ainsi, une image se forme sur l'écran.
Il existe deux méthodes de recherche au 2e trimestre: intravaginale et.
La méthode intravaginale nécessite une longue sonde spéciale. Il est inséré dans le vagin, d'où vous pouvez obtenir une image plus claire du fœtus dans les premiers stades, des ovaires et de l'endomètre.
L'échographie à 13-14 semaines de grossesse est principalement réalisée par voie transabdominale, c'est-à-dire que seule la partie externe de l'abdomen est impliquée. Les deux méthodes sont sans danger pour la mère et l'enfant et totalement indolores.
Quels sont les indicateurs du premier dépistage
Portée obligatoire des échographies du deuxième trimestre.Fetométrie (taille de l'embryon) à la semaine 13, normes :
- TVP (espace de col) : jusqu'à 3 mm.
- KTR (longueur de l'embryon de la couronne au coccyx) : environ 66 mm.
- BDP (taille bipariétale) : 20-28 mm
- Circonférence de la tête : 73-96 mm
- Circonférence abdominale et diamètre : 58-80 mm
- Longueur de la cuisse : 7,0-11,8 mm
- Longueur de l'os nasal : 2,0 à 4,2 mm
Le dépistage à 13 - 14 semaines permet d'identifier les malformations à un stade précoce :
- CNS (centre système nerveux)
- GIT (tractus gastro-intestinal)
- système musculo-squelettique (squelette)
- organes urinaires
- organes génitaux.
En outre évalué : 
- état du placenta (taille, hauteur)
- volume et transparence du liquide amniotique
- profil biophysique de l'embryon
- rythme et fréquence cardiaque.
Avec l'échographie, la dopplerographie est réalisée pour déterminer l'état du système cardiovasculaire.
N'essayez pas de déchiffrer vous-même les données échographiques. Il est beaucoup plus opportun de demander au gynécologue à ce sujet lors de la prochaine visite.
À quoi faire attention
- L'échographie du 2e trimestre peut déjà montrer le sexe de l'enfant à naître. Les organes génitaux à ce moment sont suffisamment formés pour distinguer un garçon d'une fille.
- Une règle très importante est la confiance dans les qualifications et l'expérience du médecin qui mène l'étude. Il convient également de garder à l'esprit que l'échographie ne garantit parfois pas l'exactitude du résultat à 100%.
- Si les indicateurs ne correspondent pas aux normes, vous devez immédiatement consulter un médecin et passer des tests supplémentaires.
De nombreuses femmes enceintes veulent regarder leur bébé pendant la procédure et obtenir la première photo. L'échographie généralement payée a de tels privilèges.
Le prix du service dépend de la qualité de l'appareil, de l'expérience du spécialiste et caractéristiques supplémentaires(échographie 3D et 4D).
Craintes et inquiétudes des patients avant le premier examen
Avant le premier voyage à l'échographie, beaucoup sont visités par des doutes et des peurs. Les plus courants d'entre eux sont :
- peur de la douleur
- pensées obsessionnelles sur diverses pathologies du fœtus
- peur de faire du mal à l'enfant.
Ceux qui ont réussi l'examen, assurez-vous: vous ne devriez pas avoir peur. Si votre date d'accouchement est de 13 semaines ou plus, le risque de fausse couche est minimisé. L'enfant s'est formé, renforcé dans l'utérus et grandit.
L'examen échographique n'affecte pas la santé et le développement complet de l'enfant, même s'il est effectué par voie intravaginale. Une longue sonde est nécessaire pour un examen approfondi du fœtus. Il ne devrait y avoir ni blessure ni douleur.
À ce stade de développement, lorsque le système nerveux se forme, le fœtus perçoit toutes les émotions de la mère comme les siennes. Les peurs et les tourments sans fondement peuvent faire du mal, mais n'aideront pas la cause.
Il est beaucoup plus correct d'attendre calmement l'échographie et ensuite seulement de juger : réjouissez-vous ou ayez peur.
Résultats
L'échographie est réalisée par voie transabdominale ou intravaginale. Dans les deux cas, l'inconfort et la douleur sont exclus.
Les résultats de l'échographie doivent être déchiffrés par un gynécologue. Les tentatives d'étudier indépendamment les indicateurs de l'étude peuvent conduire à une conclusion erronée sur la santé du fœtus.
Le premier est incontournable. Cela est nécessaire pour évaluer la santé de la mère et de l'enfant.
L'échographie à 13-14 semaines de gestation est une procédure sûre pour l'embryon. Avec son aide, on peut juger de l'utilité physique et du degré de développement du système nerveux fœtal; identifier les pathologies possibles en début de grossesse.
UziLab