Norma rrar a la 13 saptamani. Norme de prr-a în sarcina multiplă. Trebuie să merg la o ecografie în acest moment?
Cand vine sarcina mult asteptata, o femeie incearca din toate puterile sa o faca cat mai de succes. Diagnosticul medical astăzi - o modalitate excelentă de a detecta malformațiile și de a preveni consecințele acestora fără a dăuna mamei și copilului.
Astăzi nu există viitoare mămici care să nu treacă de prima screening prenatal. Acesta este un studiu cuprinzător care întâlniri timpurii identificarea patologiilor și anomaliilor în dezvoltarea fătului. Include, de asemenea, o analiză a proteinei plasmatice PPAP. Toată lumea ar trebui să știe despre rata PAPP-A în timpul sarcinii viitoare mamă. Acest indicator joacă un rol important în diagnosticarea unei forme sau altei a tulburării de dezvoltare a viitoarelor firimituri.
Aflați despre ce caută testele prenatale, cum sunt efectuate și ce pot însemna rezultatele pentru tine și copilul tău. Un copil sănătos este prioritatea numărul 1 a oricărei viitoare mame. Dar o cantitate mică depinde de orice defect congenital major. Există multe teste care pot verifica starea de sănătate a bebelușului tău atunci când ești însărcinată: Testele de screening le oferă părinților o idee despre probabilitatea ca bebelușul lor să aibă anumite probleme, un astfel de test a apărut în știri în ultima vreme.
Pentru ce este? Defecte ale tubului neural și alte defecte anatomice ale creierului, inimii și peretelui abdominal. Cum merge testul? Ecografia se realizează prin plasarea traductorului pe abdomen. O scanare anatomică analizează întreaga anatomie a unui copil și poate dezvălui dovezi vizuale ale defectelor tubului neural și ale altor defecte anatomice ale creierului, inimii și peretelui abdominal.
 O femeie însărcinată se ferește de orice examinare prescrisă de un medic. La urma urmei, acum principalul lucru este că nimic nu amenință copilul. Prin urmare, atunci când un medic ginecolog dă o trimitere pentru screening pentru o perioadă de 13 săptămâni și 6 zile, de multe ori viitoarea mamă nu știe la ce să se aștepte de la toate acestea și este foarte îngrijorată.
O femeie însărcinată se ferește de orice examinare prescrisă de un medic. La urma urmei, acum principalul lucru este că nimic nu amenință copilul. Prin urmare, atunci când un medic ginecolog dă o trimitere pentru screening pentru o perioadă de 13 săptămâni și 6 zile, de multe ori viitoarea mamă nu știe la ce să se aștepte de la toate acestea și este foarte îngrijorată.
Deoarece testele prenatale caută informații despre sănătatea ta și a copilului tău nenăscut, testarea poate fi foarte stresantă. Obținerea unor rezultate îngrijorătoare poate fi îngrijorătoare într-un moment în care alegeți să vă sărbătoriți sarcina. Aceste resurse vă pot ajuta să găsiți cum mai multe informatii despre starea copilului dumneavoastră și grupuri de sprijin care vă pot permite să vă întâlniți cu familii în situații ca a dumneavoastră.
Screening combinat în primul trimestru
În prezent sunt disponibile două opțiuni: screening combinat în primul trimestru și screening seric în trimestrul II. Uneori este posibil să fiți expusă riscului de apariție a unei afecțiuni de sănătate legate de sarcină. Rezultatele testului de sânge și ale scanării sunt combinate cu alte informații, cum ar fi vârsta copilului, greutatea și vârsta gestațională pentru a găsi rezultatul screening-ului.
- Acest screening este disponibil dacă sunteți însărcinată în mai puțin de 14 săptămâni.
- Include atât un test de sânge, cât și o scanare.
De fapt, examenul prenatal este cât se poate de sigur și este prescris absolut tuturor la 11 - 13 săptămâni obstetricale din cauza metode simple implementarea lui:
- procedura cu ultrasunete;
- screening test de sânge biochimic.
Primul screening prenatal este programat pentru 11-13 săptămâni și 6 zile. În această perioadă, acest sondaj este cel mai informativ.
Test de sânge - screening-ul serului sanguin din primul trimestru
Înainte de a putea fi găsit un rezultat, trebuie efectuate un test de sânge și o scanare.
Scanare - Scanarea emisferelor
Cel mai bine este luat în jurul a 12 săptămâni de sarcină, dar poate fi luat între 11 săptămâni și 2 zile, 13 săptămâni și 6 zile. Aceasta este o scanare cu ultrasunete care este special concepută pentru a verifica starea copilului.Examenul de ser matern al trimestrului II
Rezultatele testelor de sânge sunt combinate cu măsurătorile dvs., cum ar fi vârsta copilului, greutatea și vârsta gestațională, pentru a găsi rezultatul screening-ului. Rezultatele screening-ului pot arăta că există fie o șansă scăzută, fie o șansă crescută ca să porți un copil cu una sau mai multe dintre afecțiunile găsite în timpul screening-ului. Rezultatul real pe care îl obțineți va spune fie „risc ridicat”, fie „risc scăzut”. Majoritatea femeilor obțin un rezultat care arată că există o șansă crescută ca ele să poarte un copil cu afecțiune să nu poarte de fapt un copil cu afecțiune. Un rezultat de screening cu risc crescut pune oamenii într-un grup în care sunt mai probabili decât alte femei supuse screening-ului. Dacă testul dvs. de screening arată că există o șansă crescută ca copilul dumneavoastră să aibă afecțiunea, vi se va cere să treceți la teste suplimentare pentru a vedea dacă copilul are cu adevărat această afecțiune sau nu. Această testare suplimentară se numește test de diagnostic.- Măsoară spațiul plin cu lichid de la baza gâtului copilului.
- Această măsurătoare tinde să fie mai mare atunci când bebelușii au anumite afecțiuni.
- Acest screening este disponibil dacă aveți între 14 și 20 de săptămâni de sarcină.
- Este doar un test de sânge.
Este deosebit de important să se supună unui studiu pentru o femeie cu o sarcină agravată sau anterioară încercări nereușite purta copilul. Acești factori de risc includ:
- o femeie a cărei vârstă este de 35+;
- prezența sarcinilor anterioare care s-au încheiat cu avorturi spontane sau sarcină nedezvoltatoare;
- un copil cu o patologie cromozomială sau genetică este deja în creștere în familie;
- în timpul unei sarcini reale în stadiile incipiente până la 13 săptămâni, a fost transferată o boală infecțioasă gravă;
- influență factori nocivi asociat cu profesia femeii;
- dependența viitoarei mame de alcool, droguri.
Test de sânge - screening pentru ser matern în al doilea trimestru
Dacă screening-ul indică faptul că există un risc crescut pentru o afecțiune genetică, amniocenteza sau selecția vilozităților coriale sunt opțiuni disponibile pentru testarea diagnostică. Amniocenteza este de obicei testul care vi se va oferi.
Ce este rrr-a
Alte afecțiuni necesită ecografie de diagnostic, mai degrabă decât teste genetice. Numai tu poți decide dacă să fii sau nu examinat. Unele femei vor să știe despre posibilele condiții, iar altele nu. Moașa sau medicul dumneavoastră vă pot oferi informații direct sau din broșuri, site-uri web și alte organizații pentru a vă ajuta să luați decizia.
În primul rând, se efectuează o examinare cu ultrasunete, iar apoi în aceeași zi este donat sânge pentru screening biochimic. Respectarea acestei secvențe în agregat garantează un rezultat fiabil al studiului. Primul screening necesită cea mai corectă vârstă gestațională, până la zi. Numai un medic cu ultrasunete poate stabili data exactă. În plus, doar o ecografie va da un rezultat dacă sarcina este unică sau multiplă. Fără aceste informații, în general, nu este recomandabil să donezi sânge, deoarece nu vei primi rezultate de înaltă calitate.
Săptămâna de sarcină - ce se întâmplă cu mama
Puteți contacta organizațiile care sprijină familiile cu copii cu handicapat sau condiții, de exemplu. Aceste organizații vă pot ajuta, de asemenea, să vă luați decizia. Este important să vă asigurați că luați în considerare pe deplin dacă screening-ul este potrivit pentru dvs., așa că asigurați-vă că discutați cu atenție cu moașa sau medicul dumneavoastră și cu familia, dacă doriți.
Care este diferența dintre screening și testul de diagnostic?
Indiferent dacă doriți sau nu să alegeți screening-ul, veți fi sprijinit în decizia dvs. Consultați pagina Linkuri utile pentru organizațiile care vă pot ajuta. Principala diferență dintre testele de screening și testele de diagnostic este că screening-ul este doar pentru a afla dacă există o șansă mai mare ca copilul dumneavoastră să aibă această afecțiune sau o șansă mai mică, în timp ce testele de diagnosticare sunt concepute pentru a spune cu siguranță dacă copilul are afecțiune. condiție.
Test biochimic de sânge la screening în primul trimestru
În momentul donării de sânge, viitoarea mamă ar trebui să aibă deja rezultatele unei ecografii cu vârsta gestațională exactă și comentariile însoțitoare din partea medicului. De exemplu, dacă diagnosticul cu ultrasunete a evidențiat decolorarea fetală, atunci analiza ulterioară este pur și simplu inutilă.
Deși s-ar putea să obțineți un rezultat mai definitiv cu testele de diagnosticare, există riscul de a rata nota de fiecare dată când se efectuează un test de diagnostic genetic. Dacă toată lumea are un screening, numai celor care au șanse mai mari să aibă un copil cu această afecțiune li se oferă mai întâi teste de diagnostic. Acest lucru ar trebui să însemne că copiii mici au un test de diagnostic și, prin urmare, mai puține cărucioare din cauza lor.
În mod ideal, ar trebui să fii testată în primele trei luni de sarcină. Screeningul din primul trimestru include atât un test de sânge, cât și o scanare cu ultrasunete. Testul de sânge se face cel mai bine după 10 săptămâni, dar poate fi efectuat oricând între 9 săptămâni și 13 săptămâni și 6 zile. O ecografie se face cel mai bine la 12 săptămâni de sarcină, dar se poate face oricând între 11 săptămâni și 2 zile și 13 săptămâni și 6 zile de sarcină.
Donarea de sânge pentru o astfel de examinare implică o serie de reguli:

Un test de sânge pentru biochimie are ca scop studierea a doi indicatori:
- hormon corionic uman liber (hCG);
- proteina plasmatică PAPP-A.
Rezultatele screening-ului biochimic sunt gata în 2 zile.
Test genetic prenatal
Dacă sunteți însărcinată în 14 săptămâni sau mai mult, atunci când alegeți să faceți screening, vi se va oferi screening-ul seric matern în al doilea trimestru. Acesta este un test de sânge care se face cel mai bine între săptămânile 14 și 18 de sarcină, dar poate fi luat până la 20 de săptămâni.
Ambele tipuri de screening implică un test de sânge care măsoară nivelul anumitor hormoni și proteine din sânge. Nivelurile lor tind să fie mai mari sau mai scăzute dacă purtați un copil cu sindrom Down sau alte afecțiuni. În cazul screening-ului combinat al primului trimestru se efectuează și o ecografie. Se numește scanare cu transluciditate occipitală și măsoară grosimea pliului nucal, care este un spațiu plin cu lichid la baza gâtului unui sugar. Pliul rudimentar tinde să fie mai gros la sugarii cu sindrom Down și alte afecțiuni.
Ce este RAR-A
PAPP-A este o proteină plasmatică pe care organismul începe să o secrete activ în timpul sarcinii.
Este produs de stratul exterior al embrionului în momentul în care este introdus în pereții uterului. De aceea, un test de sânge pentru nivelul acestei proteine este de o importanță capitală pentru diagnosticarea precoce a dezvoltării anormale a unui copil nenăscut. Chiar și la începutul sarcinii, când ultrasunetele nu pot vedea problema, indicatorii PAPP-A pot semnala prezența acesteia.
Cercetările au arătat că atunci când aceste măsurători sunt combinate cu informații despre vârsta ta, greutatea și cât de departe de sarcină te afli, diferențele dintre ele și ceea ce se observă cel mai frecvent la femeile care au avut aceste teste în trecut pot fi comparate. Programul de calculator arată ce șanse are copilul dumneavoastră de a avea una dintre afecțiunile care pot fi identificate prin screening și dă un rezultat cu risc scăzut sau ridicat.
Medicul dumneavoastră sau obstetricianul vă vor oferi rezultatul lor. Îți vor spune dacă rezultatul arată că copilul tău are șanse mici sau mari de afecțiune. Veți primi rezultatele screening-ului în termen de 10 zile de la încheierea screening-ului. Foaia de rezultat va spune Risc ridicat sau Risc scăzut.
 O modificare a abaterii cantitative de la norma PAPP poate indica:
O modificare a abaterii cantitative de la norma PAPP poate indica:
- Sindromul Down;
- sarcina înghețată;
- risc de avort spontan.
Un test de sânge pentru PAPP-A trebuie efectuat înainte de a 14-a săptămână de sarcină. Pentru mai mult date ulterioare nu trebuie așteptate rezultate fiabile. După 14 săptămâni, indicatorul PAPP-A la o femeie cu o patologie cromozomială genetică a fătului va fi exact același ca la o femeie care poartă un copil sănătos.
Risc scăzut - Acest rezultat înseamnă că aveți o șansă scăzută de a avea un copil cu una dintre afecțiunile pentru care este examinat. Risc crescut - Acest rezultat înseamnă că există o șansă crescută ca să purtați un copil cu sindrom Down sau altă afecțiune. În Noua Zeelandă, am ales să întrerupem screening-ul la unul dintre exemplele de „risc ridicat” este 1 din exemplul de „risc scăzut” este 1 dintre.
Ce mi se oferă dacă rezultatele mele arată o șansă crescută de apariție a unei afecțiuni?
Este foarte important să rețineți că screening-ul măsoară doar șansele copilului dumneavoastră de a avea această afecțiune. Majoritatea femeilor cu risc înalt învață că copiii lor nu au această afecțiune, fie prin teste de diagnostic, fie atunci când copilul lor se naște. Dacă rezultatele dumneavoastră arată o șansă crescută de a discuta despre alegerea dumneavoastră cu medicul sau moașa dumneavoastră. Ei vă vor putea oferi câteva informații și, de asemenea, vă vor ajuta să găsiți alte organizații și persoane care vă pot ajuta. Uneori, discutarea cu organizațiile care ajută familiile să gestioneze copiii cu afecțiuni precum Sindromul Down poate ajuta la ghidarea deciziilor.
Orice abatere de la normă în timpul sarcinii, fie că este o creștere sau o scădere a nivelului de proteine plasmatice, ar trebui să fie un motiv de îngrijorare.
IMPORTANT! Doar o combinație a rezultatelor screening-ului cu ultrasunete și biochimic poate oferi o imagine completă a cursului sarcinii. Sângele trebuie donat în cel mult 3 zile după examinarea cu ultrasunete. Medicul nu vă pune un diagnostic precis, ci indică doar posibile patologii care pot fi confirmate sau infirmate cu ajutorul mai multor metode precise examene.
Medicul sau obstetricianul dumneavoastră vă va sugera să contactați un obstetrician specialist pentru a discuta în continuare opțiunile de testare de diagnosticare. Doar tu poți decide dacă testarea diagnostică este potrivită pentru tine. Unele femei aleg să se oprească în acest moment, indiferent de riscul crescut, în timp ce altele doresc teste de diagnosticare, astfel încât să poată ști cu siguranță dacă fiecare dintre ele are una dintre afecțiunile pentru care se face screening.
Testele de diagnosticare pot fi teste genetice. Aceasta va fi fie alegerea vilozităților coriale, fie amniocenteză. În cele mai multe cazuri, amniocenteza este un test de diagnostic genetic. Aceste mostre sunt trimise la un laborator unde celulele bebeluși sunt găsite, crescute și examinate pentru a vedea dacă au numărul și formele așteptate ale cromozomilor. Doar acest tip de testare poate confirma dacă copilul dumneavoastră are una dintre afecțiunile genetice care pot fi observate înainte de a se naște.
Rezultatele unui test de sânge pentru PAPP-A
Atunci când interpretează rezultatele primului screening, ginecologul ia în considerare toate caracteristicile unei femei însărcinate: greutatea, prezența diabetului, dacă au fost luate medicamente în momentul studiului, prezența sau absența obiceiuri proaste, sarcina rezultată prin FIV sau nu și multe altele.
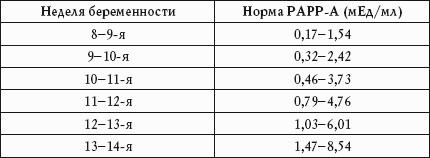
Nivelul proteinelor plasmatice crește de la 8 la 13-14 săptămâni.
In mod normal, la o femeie insarcinata, indicatorul PAPP-A variaza in functie de saptamana de sarcina.
Abaterile de la normă pot indica o patologie genetică-cromozomială din partea fătului, iar o femeie însărcinată este expusă riscului asociat cu decolorarea fetală sau avortul spontan spontan.
PAPP-A asociată sarcinii poate fi crescută și din mai multe alte motive:
- suficient greutate mare copil;
- localizarea joasă a placentei;
- sarcina multipla.
Rezultatele analizei în MoM
 Când rezultatele testelor de sânge ajung la medicul care conduce sarcina, acesta convertește indicatorii în unități în coeficientul MoM. Ea dezvăluie procentul de abateri la o anumită femeie de la norma medie.
Când rezultatele testelor de sânge ajung la medicul care conduce sarcina, acesta convertește indicatorii în unități în coeficientul MoM. Ea dezvăluie procentul de abateri la o anumită femeie de la norma medie.
La un rezultat pozitiv coeficientul de screening MoM variază de la 0,5 la 2,5.
În toate laboratoarele, normele coeficientului MoM sunt aceleași. Prin urmare, pentru a relua analiza, puteți alege absolut orice instituție dacă nu aveți încredere în rezultatele proprii.
Norme PAPP-A pentru sarcina multiplă
Deja la o perioadă de treisprezece săptămâni în timpul unui screening, medicul poate detecta doi sau mai mulți embrioni în cavitatea uterină. Sarcina multiplă aparține unui număr de sarcini complicate și necesită un control special pe toată perioada de naștere a copiilor. Riscul unei astfel de sarcini poate fi ca un făt să se dezvolte fără patologii vizibile, iar al doilea să aibă semne de anomalii de dezvoltare încă de la 13 săptămâni. Prin urmare, este foarte important ca viitoarea mamă să abordeze cu seriozitate problema primului screening prenatal.
La 1 screening în timpul sarcinii, dubla normă de analize va fi ușor diferită de cea din timpul unei sarcini unice.
În primul rând, studiul principal va fi ultrasunetele, unde medicul Atentie speciala va desena pe zona gulerului bebelușilor. Acolo se acumulează lichidul, semnalând un posibil sindrom Down.
În al doilea rând, un screening biochimic de sânge nu va fi prescris de un medic. În cazul sarcinii multiple, aceasta va fi neinformativă și poate da rezultate atât fals crescute, cât și fals scăzute. Este posibil ca din sângele mamei să poată fi determinat doar coeficientul MoM. În mod normal, la o geamănă însărcinată, ajunge la 3,5 MoM.
Primul screening prenatal la 13 săptămâni este o procedură interesantă. Orice mamă ar trebui să știe că niciun medic nu poate pune un diagnostic exact 100%. Analiza PAPP-A este identificarea probabilității de risc. Doar combinația dintre ultrasunete și rezultatele biochimiei sângelui poate crește ușor nivelul de fiabilitate.
Ecografia la 13-14 săptămâni de sarcină este primul studiu de screening. Aceasta este o procedură obligatorie prin care puteți determina starea de sănătate a fătului în stadiile incipiente de dezvoltare.
Trebuie să merg la o ecografie în acest moment?
Ecografia (examinarea cu ultrasunete) vă permite să diagnosticați sarcina și să monitorizați cursul acesteia. În cazul sarcinii necomplicate se efectuează o ecografie planificată la săptămânile 12-16, 20-24 și 32-37.
Săptămâna 13 este momentul cel mai potrivit pentru primul screening cu ultrasunete.
Studiul poate fi efectuat mult mai des de trei ori dacă se notează istoricul femeii însărcinate:
- amenințat cu avort spontan sau cu avort spontan
- anembrion
- întrerupere spontană
- patologii ereditare
- copii cu tulburări congenitale.
Viitoarele mame se tem că ultrasunetele pot dăuna copilului nenăscut. Nu există dovezi pentru această teorie, ci doar opinii izolate. Refuzând o examinare, îți poți face mai mult rău decât bine, ție și copilului tău.
Pregătirea pentru examen
Ecografia în al doilea trimestru nu este necesară antrenament special. Dar stomacul plin vezica urinara iar intestinele pot da o senzație de disconfort atunci când traductorul este apăsat pe abdomen. Prin urmare, nu trebuie să mâncați alimente grele și să beți multe lichide înainte de examinare.
În cazuri individuale, un diagnosticist cu ultrasunete necesită o vezică plină (de exemplu, cu placentație scăzută în stadiile incipiente).
La reatribuirea studiului, medicul trebuie să vă avertizeze în prealabil despre acest lucru.
Este recomandabil să luați cu dumneavoastră la procedură:
- scutec sau prosop ginecologic
- mănuși sterile
- servetele uscate si umede
- un prezervativ special pentru ecografie (poate fi necesar pentru examinarea intravaginala).
Procesul și metodele de diagnosticare cu ultrasunete
Pentru ecografie, medicul are nevoie de un scanner cu ultrasunete, o canapea și un gel pentru a glisa mai bine traductorul.
Gelul se aplică pe abdomenul inferior, unde se află senzorul. Dispozitivul emite unde ultrasonice care sunt reflectate de țesuturile dure ale fătului și returnate înapoi. Astfel, pe ecran se formează o imagine.
Există două metode de cercetare în al 2-lea trimestru: intravaginală și.
Metoda intravaginală necesită o sondă lungă specială. Este introdus în vagin, de unde puteți obține o imagine mai clară a fătului în stadiile incipiente, a ovarelor și a endometrului.
Ecografia la 13-14 săptămâni de sarcină se efectuează în principal transabdominal, adică doar partea exterioară a abdomenului este implicată. Ambele metode sunt sigure pentru mamă și copil și complet nedureroase.
Care sunt indicatorii primei screening-uri
Domeniul de aplicare obligatoriu al examinărilor ecografice din trimestrul II.Fetometrie (dimensiunea embrionului) în săptămâna 13, norme:
- TVP (spațiu pentru guler): până la 3 mm.
- KTR (lungimea embrionului de la coroană la coczis): aproximativ 66 mm.
- BDP (dimensiune biparietală): 20-28 mm
- Circumferinta capului: 73-96 mm
- Circumferinta si diametrul abdominal: 58-80mm
- Lungimea coapsei: 7,0-11,8 mm
- Lungimea osului nazal: 2,0-4,2 mm
Screeningul la 13 - 14 săptămâni vă permite să identificați malformațiile într-un stadiu incipient:
- SNC (central sistem nervos)
- GIT (tractul gastrointestinal)
- sistemul musculo-scheletic (scheletul)
- organe urinare
- organele genitale.
Evaluat suplimentar: 
- starea placentei (mărime, înălțime)
- volumul și transparența lichidului amniotic
- profilul biofizic al embrionului
- ritmul și ritmul cardiac.
Împreună cu ultrasunetele, se efectuează dopplerografia pentru a determina starea sistemului cardiovascular.
Nu încercați să descifrați singur datele cu ultrasunete. Este mult mai oportun să întrebați despre acest lucru pe medicul ginecolog la următoarea vizită.
La ce să fii atent
- Ecografia din al 2-lea trimestru poate arăta deja sexul copilului nenăscut. Organele genitale în acest moment sunt suficient de formate pentru a distinge un băiat de o fată.
- O regulă foarte importantă este încrederea în calificările și experiența medicului care conduce studiul. De asemenea, trebuie avut în vedere că ultrasunetele uneori nu garantează acuratețea rezultatului cu 100%.
- Dacă indicatorii nu se potrivesc cu normele, ar trebui să consultați imediat un medic și să faceți teste suplimentare.
Multe femei însărcinate doresc să se uite la copilul lor în timpul procedurii și să obțină prima fotografie. De obicei, ecografiile plătite au astfel de privilegii.
Pretul serviciului depinde de calitatea aparatului, de experienta specialistului si caracteristici suplimentare(ecografia 3D și 4D).
Temerile și îngrijorările pacienților înainte de prima examinare
Înainte de prima călătorie la ecografie, mulți sunt vizitați de îndoieli și temeri. Cele mai comune dintre ele sunt:
- frica de durere
- gânduri obsesive despre diferite patologii ale fătului
- frica de a face rău copilului.
Cei care au promovat examenul, asigură: nu trebuie să vă fie frică. Dacă data scadenței este de 13 săptămâni sau mai mult, riscul de avort spontan este minimizat. Copilul s-a format, s-a întărit în uter și este în creștere.
Examenul cu ultrasunete nu afectează sănătatea și dezvoltarea completă a copilului, chiar dacă este efectuată intravaginal. Este necesară o sondă lungă pentru examinarea atentă a fătului. Nu ar trebui să existe răni sau dureri.
În această etapă de dezvoltare, când se formează sistemul nervos, fătul percepe toate emoțiile mamei ca pe ale sale. Temerile și chinurile nefondate pot face rău, dar nu vor ajuta în niciun fel cauza.
Este mult mai corect sa astepti cu calm ecografia si abia apoi sa judeci: bucura-te sau te temi.
Rezultate
Ecografia se efectuează transabdominal sau intravaginal. În ambele cazuri, disconfortul și durerea sunt excluse.
Rezultatele ecografiei trebuie descifrate de un medic ginecolog. Încercările de a studia în mod independent indicatorii studiului pot duce la o concluzie eronată despre sănătatea fătului.
Prima este o necesitate. Acest lucru este necesar pentru a evalua starea de sănătate a mamei și a copilului.
Ecografia la 13-14 săptămâni de gestație este o procedură sigură pentru embrion. Cu ajutorul acestuia, se poate judeca utilitatea fizică și gradul de dezvoltare a sistemului nervos fetal; identificarea posibilelor patologii la începutul sarcinii.
UziLab