नोर्मा rrar a 13 सप्ताह में। एकाधिक गर्भावस्था में पीआरआर-ए के मानदंड। क्या मुझे इस समय अल्ट्रासाउंड के लिए जाने की आवश्यकता है?
जब यह आता है लंबे समय से प्रतीक्षित गर्भावस्था, एक महिला उसे यथासंभव सफल बनाने के लिए अपनी पूरी कोशिश कर रही है। चिकित्सा निदानआज - माँ और बच्चे को नुकसान पहुँचाए बिना विकृतियों का पता लगाने और उनके परिणामों को रोकने का एक शानदार तरीका।
आज ऐसी कोई गर्भवती माता नहीं है जो पहले पास न हो प्रसव पूर्व जांच. यह एक व्यापक अध्ययन है कि प्रारंभिक तिथियांभ्रूण के विकास में विकृति और विसंगतियों की पहचान करना। इसमें प्लाज्मा प्रोटीन PPAP का विश्लेषण भी शामिल है। गर्भावस्था के दौरान PAPP-A की दर के बारे में सभी को पता होना चाहिए गर्भवती माँ. यह सूचक भविष्य के टुकड़ों के विकासात्मक विकार के किसी न किसी रूप का निदान करने में महत्वपूर्ण भूमिका निभाता है।
जानें कि प्रसवपूर्व परीक्षण क्या खोज रहे हैं, वे कैसे किए जाते हैं, और आपके और आपके बच्चे के लिए क्या परिणाम हो सकते हैं। एक स्वस्थ बच्चा हर होने वाली मां की पहली प्राथमिकता होती है, लेकिन थोड़ी सी मात्रा किसी भी बड़े जन्म दोष पर निर्भर करती है। ऐसे कई परीक्षण हैं जो आपके गर्भवती होने पर आपके बच्चे के स्वास्थ्य की जांच कर सकते हैं: स्क्रीनिंग परीक्षण माता-पिता को इस संभावना का अंदाजा देते हैं कि उनके बच्चे को कुछ समस्याएं हैं, ऐसा ही एक परीक्षण हाल ही में चर्चा में रहा है।
ये किसके लिये है? मस्तिष्क, हृदय और पेट की दीवार में तंत्रिका ट्यूब दोष और अन्य शारीरिक दोष। टेस्ट कैसा चल रहा है? पेट पर ट्रांसड्यूसर लगाकर अल्ट्रासाउंड किया जाता है। एक शारीरिक स्कैन एक बच्चे की संपूर्ण शारीरिक रचना को देखता है और मस्तिष्क, हृदय और पेट की दीवार में न्यूरल ट्यूब दोष और अन्य शारीरिक दोषों के दृश्य प्रमाण प्रकट कर सकता है।
 एक गर्भवती महिला डॉक्टर द्वारा निर्धारित किसी भी परीक्षा से सावधान रहती है। आखिरकार, अब मुख्य बात यह है कि बच्चे को कुछ भी खतरा नहीं है। इसलिए, जब एक स्त्री रोग विशेषज्ञ 13 सप्ताह 6 दिनों की अवधि के लिए स्क्रीनिंग के लिए एक रेफरल देता है, तो गर्भवती मां को अक्सर यह नहीं पता होता है कि इस सब से क्या उम्मीद की जाए और वह बहुत चिंतित है।
एक गर्भवती महिला डॉक्टर द्वारा निर्धारित किसी भी परीक्षा से सावधान रहती है। आखिरकार, अब मुख्य बात यह है कि बच्चे को कुछ भी खतरा नहीं है। इसलिए, जब एक स्त्री रोग विशेषज्ञ 13 सप्ताह 6 दिनों की अवधि के लिए स्क्रीनिंग के लिए एक रेफरल देता है, तो गर्भवती मां को अक्सर यह नहीं पता होता है कि इस सब से क्या उम्मीद की जाए और वह बहुत चिंतित है।
क्योंकि प्रसव पूर्व परीक्षण आपके स्वास्थ्य और आपके अजन्मे बच्चे के स्वास्थ्य के बारे में जानकारी की तलाश करते हैं, परीक्षण बहुत तनावपूर्ण हो सकता है। ऐसे समय में चिंताजनक परिणाम प्राप्त करना चिंताजनक हो सकता है जब आप अपनी गर्भावस्था का जश्न मनाने का चुनाव करती हैं। ये संसाधन आपको यह पता लगाने में मदद कर सकते हैं कि कैसे अधिक जानकारीआपके बच्चे की स्थिति के बारे में; और सहायता समूह जो आपको आपकी जैसी स्थितियों में परिवारों से मिलने की अनुमति दे सकते हैं।
पहली तिमाही में संयोजन स्क्रीनिंग
वर्तमान में दो विकल्प उपलब्ध हैं: पहली तिमाही की संयुक्त स्क्रीनिंग और दूसरी तिमाही की सीरम स्क्रीनिंग। कभी-कभी यह संभव हो सकता है कि आप संभावित रूप से गर्भावस्था से संबंधित स्वास्थ्य स्थिति के लिए जोखिम में हों। स्क्रीनिंग परिणाम खोजने के लिए रक्त परीक्षण और स्कैन के परिणामों को अन्य जानकारी जैसे कि बच्चे की उम्र, वजन और गर्भकालीन उम्र के साथ जोड़ा जाता है।
- यदि आप 14 सप्ताह से कम गर्भवती हैं तो यह जांच उपलब्ध है।
- इसमें रक्त परीक्षण और स्कैन दोनों शामिल हैं।
वास्तव में, प्रसवपूर्व परीक्षा यथासंभव सुरक्षित है और 11 - 13 प्रसूति सप्ताह में बिल्कुल सभी के लिए निर्धारित है सरल तरीकेइसका कार्यान्वयन:
- अल्ट्रासाउंड प्रक्रिया;
- जैव रासायनिक रक्त परीक्षण स्क्रीनिंग।
पहली प्रसवपूर्व जांच 11-13 सप्ताह 6 दिनों के लिए निर्धारित है। इस अवधि के दौरान यह सर्वेक्षण सबसे अधिक जानकारीपूर्ण है।
रक्त परीक्षण - पहली तिमाही के रक्त सीरम की जांच
परिणाम मिलने से पहले, एक रक्त परीक्षण और स्कैन किया जाना चाहिए।
स्कैनिंग - गोलार्द्धों को स्कैन करना
लगभग 12 सप्ताह की गर्भवती के लिए सबसे अच्छा लिया जाता है, लेकिन इसे 11 सप्ताह और 2 दिन, 13 सप्ताह और 6 दिनों के बीच लिया जा सकता है। यह एक अल्ट्रासाउंड स्कैन है जिसे विशेष रूप से बच्चे की स्थिति की जांच के लिए बनाया गया है।दूसरी तिमाही मातृ सीरम परीक्षा
स्क्रीनिंग परिणाम खोजने के लिए रक्त परीक्षण के परिणामों को आपके माप के साथ जोड़ा जाता है, जैसे कि बच्चे की उम्र, वजन और गर्भकालीन आयु। स्क्रीनिंग के परिणाम दिखा सकते हैं कि स्क्रीनिंग के दौरान पाई जाने वाली एक या अधिक स्थितियों के साथ आपके बच्चे को जन्म देने की संभावना कम या अधिक है। आपको जो वास्तविक परिणाम मिलेगा वह या तो "उच्च जोखिम" या "कम जोखिम" कहेगा। अधिकांश महिलाओं को एक परिणाम मिलता है जो दर्शाता है कि इस स्थिति के साथ एक बच्चे को ले जाने की संभावना बढ़ जाती है कि वास्तव में इस स्थिति के साथ बच्चा नहीं है। एक बढ़ा हुआ जोखिम स्क्रीनिंग परिणाम बस लोगों को एक ऐसे समूह में रखता है जहाँ वे अन्य जांच की गई महिलाओं की तुलना में अधिक संभावना रखते हैं। यदि आपके स्क्रीनिंग टेस्ट से पता चलता है कि आपके बच्चे की हालत में वृद्धि की संभावना है, तो आपको यह देखने के लिए अतिरिक्त परीक्षण करने के लिए कहा जाएगा कि बच्चे में वास्तव में यह स्थिति है या नहीं। इस अतिरिक्त परीक्षण को नैदानिक परीक्षण कहा जाता है।- यह बच्चे की गर्दन के आधार पर द्रव से भरे स्थान को मापता है।
- जब शिशुओं में कुछ स्थितियां होती हैं तो यह माप बड़ा हो जाता है।
- यदि आप 14 से 20 सप्ताह की गर्भवती हैं तो यह जांच उपलब्ध है।
- यह सिर्फ एक रक्त परीक्षण है।
बिगड़ी हुई गर्भावस्था या पहले वाली महिला के लिए अध्ययन करना विशेष रूप से महत्वपूर्ण है असफल प्रयासबच्चे को ले जाओ। इन जोखिम कारकों में शामिल हैं:
- एक महिला जिसकी उम्र 35+ है;
- पिछली गर्भधारण की उपस्थिति जो सहज गर्भपात या गैर-विकासशील गर्भावस्था में समाप्त हुई;
- गुणसूत्र या आनुवंशिक विकृति वाला बच्चा पहले से ही परिवार में बढ़ रहा है;
- 13 सप्ताह तक की प्रारंभिक अवस्था में एक वास्तविक गर्भावस्था के दौरान, एक गंभीर संक्रामक रोग को स्थानांतरित कर दिया गया था;
- प्रभाव हानिकारक कारकमहिला के पेशे से जुड़े;
- शराब, ड्रग्स के लिए गर्भवती माँ की लत।
रक्त परीक्षण - दूसरी तिमाही में मातृ सीरम की जांच
यदि स्क्रीनिंग इंगित करती है कि आनुवंशिक स्थिति के लिए जोखिम बढ़ गया है, तो नैदानिक परीक्षण के लिए एमनियोसेंटेसिस या कोरियोनिक विलस चयन विकल्प उपलब्ध हैं। एमनियोसेंटेसिस आमतौर पर आपके द्वारा पेश किया जाने वाला परीक्षण है।
क्या है rrr-a
कुछ अन्य स्थितियों में आनुवंशिक परीक्षण के बजाय नैदानिक अल्ट्रासाउंड की आवश्यकता होती है। केवल आप ही तय कर सकते हैं कि स्क्रीनिंग करनी है या नहीं। कुछ महिलाएं संभावित स्थितियों के बारे में जानना चाहती हैं और कुछ नहीं। आपका निर्णय लेने में आपकी सहायता के लिए आपकी दाई या डॉक्टर आपको सीधे या ब्रोशर, वेबसाइटों और अन्य संगठनों से जानकारी प्रदान कर सकते हैं।
सबसे पहले, एक अल्ट्रासाउंड परीक्षा की जाती है, और फिर उसी दिन जैव रासायनिक जांच के लिए रक्त दान किया जाता है। कुल मिलाकर इस क्रम का अनुपालन अध्ययन के एक विश्वसनीय परिणाम की गारंटी देता है। पहली स्क्रीनिंग के लिए दिन तक की सबसे सही गर्भकालीन आयु की आवश्यकता होती है। केवल अल्ट्रासाउंड डायग्नोस्टिक्स का डॉक्टर ही सटीक तारीख निर्धारित कर सकता है। इसके अलावा, केवल एक अल्ट्रासाउंड इस बात का परिणाम देगा कि गर्भावस्था सिंगलटन है या एकाधिक। इस जानकारी के बिना, आमतौर पर रक्तदान करने की सलाह नहीं दी जाती है, क्योंकि आपको उच्च गुणवत्ता वाले परिणाम प्राप्त नहीं होंगे।
गर्भावस्था का सप्ताह - माँ का क्या होता है
आप उन संगठनों से संपर्क कर सकते हैं जो बच्चों वाले परिवारों का समर्थन करते हैं विकलांगया शर्तें, उदाहरण के लिए। ये संगठन आपको अपना निर्णय लेने में भी मदद कर सकते हैं। यह सुनिश्चित करना महत्वपूर्ण है कि आप पूरी तरह से विचार करें कि क्या स्क्रीनिंग आपके लिए सही है, इसलिए सुनिश्चित करें कि आप अपनी दाई या डॉक्टर और यदि आप चाहें तो अपने परिवार के साथ इस पर ध्यान से चर्चा करें।
स्क्रीनिंग और डायग्नोस्टिक टेस्टिंग में क्या अंतर है?
आप स्क्रीनिंग चुनना चाहते हैं या नहीं, आपके निर्णय में आपका समर्थन किया जाएगा। उन संगठनों के लिए सहायक लिंक पृष्ठ देखें जो आपकी सहायता कर सकते हैं। स्क्रीनिंग टेस्ट और डायग्नोस्टिक टेस्ट के बीच मुख्य अंतर यह है कि स्क्रीनिंग केवल यह पता लगाने के लिए है कि क्या आपके बच्चे की स्थिति अधिक है या कम संभावना है, जबकि डायग्नोस्टिक टेस्टिंग को यह सुनिश्चित करने के लिए डिज़ाइन किया गया है कि क्या बच्चे के पास है स्थिति।
पहली तिमाही में स्क्रीनिंग पर जैव रासायनिक रक्त परीक्षण
रक्तदान के समय, गर्भवती मां के पास पहले से ही सटीक गर्भावधि उम्र और डॉक्टर की टिप्पणियों के साथ एक अल्ट्रासाउंड स्कैन के परिणाम होने चाहिए। उदाहरण के लिए, यदि अल्ट्रासाउंड डायग्नोस्टिक्स ने भ्रूण के लुप्त होने का खुलासा किया, तो आगे का विश्लेषण बस व्यर्थ है।
जबकि आप नैदानिक परीक्षण के साथ अधिक निश्चित परिणाम प्राप्त कर सकते हैं, हर बार आनुवंशिक निदान परीक्षण किए जाने पर ओवरशूट का जोखिम होता है। अगर हर किसी की स्क्रीनिंग होती है, तो केवल उन्हीं लोगों को पहले नैदानिक परीक्षण की पेशकश की जाती है, जिनके बच्चे होने की संभावना अधिक होती है। इसका मतलब यह होना चाहिए कि छोटे बच्चों का डायग्नोस्टिक टेस्ट होता है और इसलिए उनकी वजह से कम घुमक्कड़ होते हैं।
आदर्श रूप से, आपको गर्भावस्था के पहले तीन महीनों के भीतर जांच करानी चाहिए। पहली तिमाही की जांच में रक्त परीक्षण और अल्ट्रासाउंड स्कैन दोनों शामिल हैं। रक्त परीक्षण 10 सप्ताह के बाद सबसे अच्छा लिया जाता है, लेकिन इसे 9 सप्ताह और 13 सप्ताह और 6 दिनों के बीच किसी भी समय लिया जा सकता है। एक अल्ट्रासाउंड स्कैन 12 सप्ताह की गर्भवती होने पर सबसे अच्छा किया जाता है, लेकिन 11 सप्ताह और 2 दिन और 13 सप्ताह और गर्भावस्था के 6 दिनों के बीच किसी भी समय किया जा सकता है।
ऐसी परीक्षा के लिए रक्तदान करने से कई नियम लागू होते हैं:

जैव रसायन के लिए एक रक्त परीक्षण का उद्देश्य दो संकेतकों का अध्ययन करना है:
- मुक्त मानव कोरियोनिक हार्मोन (एचसीजी);
- प्लाज्मा प्रोटीन PAPP-A।
बायोकेमिकल स्क्रीनिंग के परिणाम 2 दिनों के भीतर तैयार हो जाते हैं।
प्रसव पूर्व आनुवंशिक परीक्षण
यदि आप 14 सप्ताह या उससे अधिक की गर्भवती हैं, तो जब आप स्क्रीन का चुनाव करती हैं, तो आपको दूसरी तिमाही में मातृ सीरम जांच की पेशकश की जाएगी। यह एक रक्त परीक्षण है जिसे गर्भावस्था के 14 से 18 सप्ताह के बीच सबसे अच्छा लिया जाता है, लेकिन इसे 20 सप्ताह तक लिया जा सकता है।
दोनों प्रकार की स्क्रीनिंग में रक्त परीक्षण शामिल होता है जो रक्त में कुछ हार्मोन और प्रोटीन के स्तर को मापता है। यदि आप डाउन सिंड्रोम या अन्य स्थितियों वाले बच्चे को ले जा रहे हैं तो उनका स्तर अधिक या निम्न होता है। पहली तिमाही की संयुक्त जांच के मामले में, अल्ट्रासाउंड स्कैन भी किया जाता है। इसे ओसीसीपिटल ट्रांसलूसेंसी स्कैन कहा जाता है और यह नाक की क्रीज की मोटाई को मापता है, जो शिशु की गर्दन के आधार पर द्रव से भरी जगह होती है। डाउन सिंड्रोम और कुछ अन्य स्थितियों वाले शिशुओं में अल्पविकसित तह अधिक मोटी हो जाती है।
क्या है आरएआर-ए
PAPP-A एक प्लाज्मा प्रोटीन है जिसे गर्भावस्था के दौरान शरीर सक्रिय रूप से स्रावित करना शुरू कर देता है।
यह उस समय भ्रूण की बाहरी परत द्वारा निर्मित होता है जब इसे गर्भाशय की दीवारों में पेश किया जाता है। यही कारण है कि इस प्रोटीन के स्तर के लिए एक रक्त परीक्षण एक अजन्मे बच्चे के असामान्य विकास के शीघ्र निदान के लिए सबसे महत्वपूर्ण है। गर्भावस्था की शुरुआत में भी, जब अल्ट्रासाउंड समस्या को देखने में असमर्थ होता है, तो PAPP-A संकेतक इसकी उपस्थिति का संकेत दे सकते हैं।
शोध से पता चला है कि जब इन मापों को आपकी उम्र, वजन और आपकी गर्भावस्था के बारे में जानकारी के साथ जोड़ दिया जाता है, तो उनके बीच के अंतर और उन महिलाओं में जो आमतौर पर इन परीक्षणों में सबसे अधिक देखी जाती हैं, की तुलना की जा सकती है। कंप्यूटर प्रोग्राम दिखाता है कि आपके बच्चे के पास ऐसी स्थितियों में से एक होने की कितनी संभावनाएं हैं जिन्हें स्क्रीनिंग द्वारा पहचाना जा सकता है, और कम या उच्च जोखिम वाला परिणाम देता है।
आपका डॉक्टर या प्रसूति विशेषज्ञ आपको उनका परिणाम देंगे। वे आपको बताएंगे कि क्या परिणाम से पता चलता है कि आपके बच्चे की हालत कम या अधिक है। आपकी स्क्रीनिंग समाप्त होने के 10 दिनों के भीतर आपको अपने स्क्रीनिंग परिणाम प्राप्त होंगे। परिणाम पत्रक उच्च जोखिम या कम जोखिम कहेगा।
 PAPP के मानदंड से मात्रात्मक विचलन में परिवर्तन संकेत कर सकता है:
PAPP के मानदंड से मात्रात्मक विचलन में परिवर्तन संकेत कर सकता है:
- डाउन सिंड्रोम;
- जमे हुए गर्भावस्था;
- गर्भपात का खतरा।
गर्भावस्था के 14वें सप्ताह से पहले PAPP-A के लिए रक्त परीक्षण अवश्य करवाना चाहिए। अधिक जानकारी के लिए बाद की तिथियांविश्वसनीय परिणाम की उम्मीद नहीं की जानी चाहिए। 14 सप्ताह के बाद, भ्रूण के आनुवंशिक गुणसूत्र विकृति वाली महिला में PAPP-A संकेतक बिल्कुल वैसा ही होगा जैसा कि एक स्वस्थ बच्चे को ले जाने वाली महिला में होता है।
कम जोखिम - इस परिणाम का मतलब है कि आपके पास एक बच्चे के होने की संभावना कम है, जिसमें से एक की जांच की जा रही है। बढ़ा हुआ जोखिम - इस परिणाम का मतलब है कि इस बात की संभावना बढ़ गई है कि आप डाउन सिंड्रोम या किसी अन्य स्थिति वाले बच्चे को ले जा रहे हैं। न्यूज़ीलैंड में, हमने 'उच्च जोखिम' उदाहरण में से 1 पर स्क्रीनिंग को काटने का विकल्प चुना है, उदाहरण के लिए 'कम जोखिम' का 1 उदाहरण है।
यदि मेरे परिणामों में किसी स्थिति की संभावना बढ़ जाती है तो मुझे क्या पेशकश की जाती है?
यह याद रखना बहुत महत्वपूर्ण है कि स्क्रीनिंग केवल आपके बच्चे की स्थिति होने की संभावनाओं को मापती है। अधिकांश उच्च जोखिम वाली महिलाओं को पता चलता है कि उनके बच्चों में यह स्थिति नहीं है, या तो नैदानिक परीक्षण के माध्यम से या जब उनके बच्चे का जन्म होता है। यदि आपके परिणाम आपके डॉक्टर या दाई के साथ आपकी पसंद के बारे में चर्चा करने का एक बढ़ा मौका दिखाते हैं। वे आपको कुछ जानकारी प्रदान करने में सक्षम होंगे और अन्य संगठनों और लोगों को ढूंढने में भी आपकी सहायता करेंगे जो सहायता कर सकते हैं। कभी-कभी ऐसे संगठनों से बात करना जो डाउन सिंड्रोम जैसी स्थितियों वाले बच्चों को प्रबंधित करने में परिवारों की मदद करते हैं, निर्णय लेने में मदद कर सकते हैं।
गर्भावस्था के दौरान आदर्श से कोई विचलन, चाहे वह प्लाज्मा प्रोटीन के स्तर में वृद्धि या कमी हो, चिंता का कारण होना चाहिए।
महत्वपूर्ण! केवल अल्ट्रासाउंड और जैव रासायनिक जांच के परिणामों का एक संयोजन गर्भावस्था के पाठ्यक्रम की पूरी तस्वीर दे सकता है। अल्ट्रासाउंड परीक्षा के 3 दिन बाद रक्तदान नहीं किया जाना चाहिए। डॉक्टर आपको एक सटीक निदान नहीं देता है, लेकिन केवल उन संभावित विकृतियों को इंगित करता है जिनकी पुष्टि या खंडन अधिक की मदद से किया जा सकता है सटीक तरीकेपरीक्षाएं।
आपका चिकित्सक या प्रसूति-चिकित्सक यह सुझाव देगा कि आप अपने नैदानिक परीक्षण विकल्पों पर आगे चर्चा करने के लिए किसी विशेषज्ञ प्रसूति-चिकित्सक से संपर्क करें। केवल आप ही तय कर सकते हैं कि नैदानिक परीक्षण आपके लिए सही है या नहीं। कुछ महिलाएं बढ़े हुए जोखिम की परवाह किए बिना इस बिंदु पर रुकने का विकल्प चुनती हैं, जबकि अन्य नैदानिक परीक्षण चाहती हैं ताकि वे सुनिश्चित रूप से जान सकें कि उनमें से प्रत्येक की जांच की जा रही शर्तों में से एक है या नहीं।
नैदानिक परीक्षण आनुवंशिक परीक्षण हो सकता है। यह या तो कोरियोनिक विलस चॉइस या एमनियोसेंटेसिस होगा। ज्यादातर मामलों में, एमनियोसेंटेसिस एक आनुवंशिक निदान परीक्षण है। इन नमूनों को एक प्रयोगशाला में भेजा जाता है जहां शिशु कोशिकाएं पाई जाती हैं, उगाई जाती हैं और यह देखने के लिए जांच की जाती है कि उनमें गुणसूत्रों की अपेक्षित संख्या और आकार है या नहीं। केवल इस प्रकार के परीक्षण से यह पुष्टि हो सकती है कि क्या आपके बच्चे में कोई ऐसी आनुवंशिक स्थिति है जिसे उसके जन्म से पहले देखा जा सकता है।
PAPP-A के लिए रक्त परीक्षण के परिणाम
पहली स्क्रीनिंग के परिणामों की व्याख्या करते समय, स्त्री रोग विशेषज्ञ एक गर्भवती महिला की सभी विशेषताओं को ध्यान में रखता है: वजन, मधुमेह की उपस्थिति, क्या अध्ययन के समय कोई दवा ली गई थी, उपस्थिति या अनुपस्थिति बुरी आदतें, गर्भावस्था आईवीएफ द्वारा निकली या नहीं, और कई अन्य।
प्लाज्मा प्रोटीन का स्तर 8 से 13-14 सप्ताह तक बढ़ जाता है।
आम तौर पर, एक गर्भवती महिला में, PAPP-A संकेतक गर्भावस्था के सप्ताह के आधार पर भिन्न होता है।
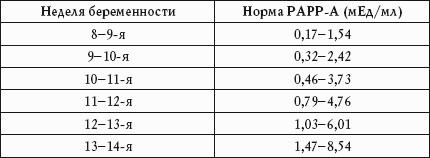
आदर्श से विचलन भ्रूण की ओर से एक आनुवंशिक-गुणसूत्र विकृति का संकेत दे सकता है, और एक गर्भवती महिला को भ्रूण के लुप्त होने या सहज गर्भपात से जुड़ा जोखिम होता है।
गर्भावस्था से जुड़े PAPP-A को कई अन्य कारणों से भी बढ़ाया जा सकता है:
- पर्याप्त बड़ा वजनबच्चा;
- नाल का कम स्थान;
- एकाधिक गर्भावस्था।
MoM . में विश्लेषण के परिणाम
 जब रक्त जांच के परिणाम गर्भावस्था का नेतृत्व करने वाले डॉक्टर को मिलते हैं, तो वह संकेतकों को इकाइयों में एमओएम गुणांक में बदल देता है। यह औसत मानदंड से किसी विशेष महिला में विचलन के प्रतिशत को प्रकट करता है।
जब रक्त जांच के परिणाम गर्भावस्था का नेतृत्व करने वाले डॉक्टर को मिलते हैं, तो वह संकेतकों को इकाइयों में एमओएम गुणांक में बदल देता है। यह औसत मानदंड से किसी विशेष महिला में विचलन के प्रतिशत को प्रकट करता है।
पर एक सकारात्मक परिणामस्क्रीनिंग MoM गुणांक 0.5 से 2.5 तक भिन्न होता है।
सभी प्रयोगशालाओं में, MoM गुणांक के मानदंड समान होते हैं। इसलिए, विश्लेषण को फिर से लेने के लिए, यदि आप अपने स्वयं के परिणामों पर भरोसा नहीं करते हैं, तो आप बिल्कुल किसी भी संस्थान को चुन सकते हैं।
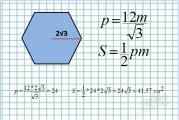
कई गर्भधारण के लिए PAPP-A मानदंड
पहले से ही 1 स्क्रीनिंग के दौरान तेरह सप्ताह की अवधि में, डॉक्टर गर्भाशय गुहा में दो या अधिक भ्रूणों का पता लगा सकता है। एकाधिक गर्भावस्था कई जटिल स्थितियों से संबंधित होती है और बच्चों को जन्म देने की पूरी अवधि में विशेष नियंत्रण की आवश्यकता होती है। ऐसी गर्भावस्था का जोखिम यह हो सकता है कि एक भ्रूण बिना दृश्यमान विकृति के विकसित हो, और दूसरे में 13 सप्ताह की शुरुआत में विकास संबंधी असामान्यताओं के लक्षण हों। इसलिए, गर्भवती मां के लिए पहली प्रसवपूर्व जांच के मुद्दे पर गंभीरता से संपर्क करना बहुत महत्वपूर्ण है।
गर्भावस्था के दौरान 1 स्क्रीनिंग में, विश्लेषण का दोहरा मानदंड सिंगलटन गर्भावस्था के दौरान की तुलना में थोड़ा अलग होगा।
सबसे पहले, मुख्य अध्ययन अल्ट्रासाउंड होगा, जहां डॉक्टर विशेष ध्यानशिशुओं के कॉलर ज़ोन पर आकर्षित होगा। यह वहाँ है कि द्रव जमा होता है, एक संभावित डाउन सिंड्रोम का संकेत देता है।
दूसरे, एक डॉक्टर द्वारा जैव रासायनिक रक्त जांच निर्धारित नहीं की जाएगी। एकाधिक गर्भावस्था के मामले में, यह सूचनात्मक नहीं होगा और झूठे बढ़े हुए और झूठे घटे हुए दोनों परिणाम दे सकता है। यह संभव है कि माँ के रक्त से केवल MoM गुणांक निर्धारित किया जा सकता है। आम तौर पर, गर्भवती जुड़वां में, यह 3.5 एमओएम तक पहुंच जाता है।
13 सप्ताह में पहली प्रसवपूर्व जांच एक रोमांचक प्रक्रिया है। किसी भी मां को पता होना चाहिए कि कोई भी डॉक्टर सटीक 100% निदान नहीं कर सकता है। PAPP-A पर विश्लेषण जोखिम की संभावना की पहचान है। केवल अल्ट्रासाउंड और रक्त जैव रसायन परिणामों का संयोजन विश्वसनीयता के स्तर को थोड़ा बढ़ा सकता है।
गर्भावस्था के 13-14 सप्ताह में अल्ट्रासाउंड पहला स्क्रीनिंग अध्ययन है। यह एक अनिवार्य प्रक्रिया है जिसके द्वारा आप विकास के प्रारंभिक चरणों में भ्रूण की स्वास्थ्य स्थिति का निर्धारण कर सकते हैं।
क्या मुझे इस समय अल्ट्रासाउंड के लिए जाने की आवश्यकता है?
अल्ट्रासाउंड (अल्ट्रासाउंड परीक्षा) आपको गर्भावस्था का निदान करने और इसके पाठ्यक्रम की निगरानी करने की अनुमति देता है। सीधी गर्भावस्था के मामले में, एक नियोजित अल्ट्रासाउंड 12-16, 20-24 और 32-37 सप्ताह में किया जाता है।
पहली अल्ट्रासाउंड स्क्रीनिंग के लिए सप्ताह 13 सबसे उपयुक्त समय है।
यदि गर्भवती महिला के इतिहास पर ध्यान दिया जाए तो अध्ययन तीन बार से अधिक बार किया जा सकता है:
- गर्भपात या गर्भपात की धमकी
- एंब्रायोनी
- सहज रुकावट
- वंशानुगत विकृति
- जन्मजात विकार वाले बच्चे।
भविष्य की माताओं को डर है कि अल्ट्रासाउंड अजन्मे बच्चे को नुकसान पहुंचा सकता है। इस सिद्धांत के लिए कोई सबूत नहीं है, केवल अलग राय है। एक परीक्षा से इनकार करके, आप अपने और अपने बच्चे को अच्छे से ज्यादा नुकसान पहुंचा सकते हैं।
परीक्षा की तैयारी
दूसरी तिमाही में अल्ट्रासाउंड की आवश्यकता नहीं होती है विशेष प्रशिक्षण. लेकिन भर पेट मूत्राशयऔर जब ट्रांसड्यूसर को पेट के खिलाफ दबाया जाता है तो आंतें बेचैनी का एहसास दे सकती हैं। इसलिए, आपको परीक्षा से पहले भारी भोजन नहीं करना चाहिए और बहुत सारे तरल पदार्थ पीना चाहिए।
अलग-अलग मामलों में, एक अल्ट्रासाउंड डायग्नोस्टिकिस्ट को एक पूर्ण मूत्राशय की आवश्यकता होती है (उदाहरण के लिए, प्रारंभिक अवस्था में कम प्लेसेंटेशन के साथ)।
अध्ययन को फिर से सौंपते समय, डॉक्टर को आपको इस बारे में पहले से चेतावनी देनी चाहिए।
प्रक्रिया में अपने साथ ले जाना उचित है:
- स्त्री रोग संबंधी डायपर या तौलिया
- बाँझ दस्ताने
- सूखे और गीले पोंछे
- अल्ट्रासाउंड के लिए एक विशेष कंडोम (इंट्रावागिनल परीक्षा के लिए इसकी आवश्यकता हो सकती है)।
अल्ट्रासाउंड डायग्नोस्टिक्स की प्रक्रिया और तरीके
अल्ट्रासाउंड के लिए, डॉक्टर को ट्रांसड्यूसर को बेहतर ढंग से सरकाने के लिए एक अल्ट्रासाउंड स्कैनर, एक सोफे और एक जेल की आवश्यकता होती है।
जेल निचले पेट पर लगाया जाता है, जहां सेंसर स्थित होता है। डिवाइस अल्ट्रासोनिक तरंगों का उत्सर्जन करता है जो भ्रूण के कठोर ऊतकों से परावर्तित होते हैं और वापस लौट आते हैं। इस प्रकार, स्क्रीन पर एक छवि बनती है।
दूसरी तिमाही में शोध के दो तरीके हैं: इंट्रावैजिनल और।
इंट्रावागिनल विधि के लिए एक विशेष लंबी जांच की आवश्यकता होती है। इसे योनि में डाला जाता है, जहां से आप प्रारंभिक अवस्था, अंडाशय और एंडोमेट्रियम में भ्रूण की स्पष्ट छवि प्राप्त कर सकते हैं।
गर्भावस्था के 13-14 सप्ताह में अल्ट्रासाउंड मुख्य रूप से पेट के बाहर किया जाता है, यानी केवल पेट का बाहरी हिस्सा शामिल होता है। दोनों विधियां मां और बच्चे के लिए सुरक्षित हैं और पूरी तरह से दर्द रहित हैं।
पहली स्क्रीनिंग के संकेतक क्या हैं
दूसरी तिमाही की अल्ट्रासाउंड परीक्षाओं का अनिवार्य दायरा।13 वें सप्ताह में भ्रूणमिति (भ्रूण का आकार), मानदंड:
- टीवीपी (कॉलर स्पेस): 3 मिमी तक।
- केटीआर (भ्रूण की लंबाई मुकुट से टेलबोन तक): लगभग 66 मिमी।
- बीडीपी (द्विपक्षीय आकार): 20-28 मिमी
- सिर परिधि: 73-96 मिमी
- पेट की परिधि और व्यास: 58-80mm
- जांघ की लंबाई: 7.0-11.8mm
- नाक की हड्डी की लंबाई: 2.0-4.2mm
13-14 सप्ताह में स्क्रीनिंग से आप प्रारंभिक अवस्था में विकृतियों की पहचान कर सकते हैं:
- सीएनएस (केंद्रीय) तंत्रिका प्रणाली)
- जीआईटी (जठरांत्र संबंधी मार्ग)
- मस्कुलोस्केलेटल सिस्टम (कंकाल)
- मूत्र अंग
- जननांग।
इसके अतिरिक्त मूल्यांकन किया गया: 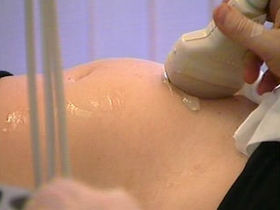
- नाल की स्थिति (आकार, ऊंचाई)
- एमनियोटिक द्रव की मात्रा और पारदर्शिता
- भ्रूण की जैवभौतिकीय रूपरेखा
- लय और हृदय गति।
अल्ट्रासाउंड के साथ, हृदय प्रणाली की स्थिति का निर्धारण करने के लिए डॉप्लरोग्राफी की जाती है।
अल्ट्रासाउंड डेटा को स्वयं समझने की कोशिश न करें। अगली मुलाकात में स्त्री रोग विशेषज्ञ से इस बारे में पूछना अधिक समीचीन होगा।
क्या ध्यान देना है
- दूसरी तिमाही का अल्ट्रासाउंड पहले से ही अजन्मे बच्चे के लिंग को दिखा सकता है। इस समय जननांग एक लड़के को लड़की से अलग करने के लिए पर्याप्त रूप से बनते हैं।
- अध्ययन करने वाले डॉक्टर की योग्यता और अनुभव में विश्वास एक बहुत ही महत्वपूर्ण नियम है। यह भी ध्यान में रखा जाना चाहिए कि अल्ट्रासाउंड कभी-कभी परिणाम की सटीकता की 100% तक गारंटी नहीं देता है।
- यदि संकेतक मानदंडों से मेल नहीं खाते हैं, तो आपको तुरंत एक डॉक्टर से परामर्श करना चाहिए और अतिरिक्त परीक्षण करना चाहिए।
कई गर्भवती महिलाएं प्रक्रिया के दौरान अपने बच्चे को देखना चाहती हैं और पहली तस्वीर लेना चाहती हैं। आमतौर पर भुगतान किए गए अल्ट्रासाउंड में ऐसे विशेषाधिकार होते हैं।
सेवा की कीमत डिवाइस की गुणवत्ता, विशेषज्ञ के अनुभव और . पर निर्भर करती है अतिरिक्त सुविधाये(3 डी और 4 डी अल्ट्रासाउंड)।
पहली परीक्षा से पहले मरीजों का डर और चिंता
अल्ट्रासाउंड की पहली यात्रा से पहले, कई लोगों को संदेह और भय का सामना करना पड़ता है। उनमें से सबसे आम हैं:
- दर्द का डर
- भ्रूण के विभिन्न विकृति के बारे में जुनूनी विचार
- बच्चे को नुकसान पहुंचाने का डर।
जिन्होंने परीक्षा उत्तीर्ण की है, वे आश्वस्त करें: आपको डरना नहीं चाहिए। यदि आपकी नियत तारीख 13 सप्ताह या उससे अधिक है, तो गर्भपात का खतरा कम हो जाता है। बच्चा गर्भाशय में बना है, मजबूत हुआ है और बढ़ रहा है।
अल्ट्रासाउंड परीक्षा बच्चे के स्वास्थ्य और पूर्ण विकास को प्रभावित नहीं करती है, भले ही इसे इंट्रावैजिनल तरीके से किया गया हो। भ्रूण की बारीकी से जांच के लिए एक लंबी जांच की जरूरत है। कोई चोट या दर्द नहीं होना चाहिए।
विकास के इस चरण में, जब तंत्रिका तंत्र बन रहा होता है, तो भ्रूण मां की सभी भावनाओं को अपना मानता है। निराधार भय और पीड़ा नुकसान पहुंचा सकते हैं, लेकिन किसी भी तरह से कारण की मदद नहीं करेंगे।
शांति से अल्ट्रासाउंड की प्रतीक्षा करना अधिक सही है और उसके बाद ही न्याय करें: आनन्दित हों या डरें।
परिणाम
अल्ट्रासाउंड पेट या अंतःस्रावी रूप से किया जाता है। दोनों ही मामलों में, बेचैनी और दर्द को बाहर रखा गया है।
अल्ट्रासाउंड के परिणामों को स्त्री रोग विशेषज्ञ द्वारा डिक्रिप्ट किया जाना चाहिए। अध्ययन के संकेतकों का स्वतंत्र रूप से अध्ययन करने का प्रयास भ्रूण के स्वास्थ्य के बारे में गलत निष्कर्ष निकाल सकता है।
पहला जरूरी है। यह मां और बच्चे के स्वास्थ्य का आकलन करने के लिए आवश्यक है।
13-14 सप्ताह के गर्भ में अल्ट्रासाउंड भ्रूण के लिए एक सुरक्षित प्रक्रिया है। इसकी मदद से, कोई शारीरिक उपयोगिता और भ्रूण तंत्रिका तंत्र के विकास की डिग्री का न्याय कर सकता है; प्रारंभिक गर्भावस्था में संभावित विकृति की पहचान करें।
उजीलैब