Melyik a jobb alacsony vagy magas vágási érték? prenatális szűrés. Mik a szűrés előnyei és hátrányai?
Leendő anya mindig sok vizsgálat van, amelyek közül nagyon fontos a kettős és a hármas teszt. A "kettős teszt" segít a magzat fejlődésében fellépő súlyos rendellenességek, valamint a veleszületett betegségek gyanújában. Bármely leendő anya mindig aggódik születendő gyermeke egészségéért, aggódik, hogy gyermekének nincsenek fejlődési rendellenességei, sem magasságban, sem súlyban, hogy a babának ne legyenek eltérései és genetikai hibái. Ehhez az orvosok speciális vizsgálatot írnak elő - ez az. Egy ilyen vizsgálat segít kimutatni a Down-szindrómát, az Edwards-szindrómát egy gyermeknél, valamint az anencephaliát, ami idegcső-hibát jelent stb. De ezek a vizsgálatok soha nem adnak végleges diagnózist, csak kockázatot jelentenek.
A Down-szindróma a mentális retardáció leggyakoribb genetikai oka. A 21-es triszómia kockázata közvetlenül összefügg az anya életkorával. A Down-szindróma prenatális vizsgálatának minden formájának önkéntesnek kell lennie. Nem diagnosztikai megközelítést kell alkalmazni, amikor a betegeket prenatális szűrésre és diagnosztikai vizsgálatra utalják. A tervezett 35 éves vagy annál idősebb betegeknek fel kell ajánlani a chorionboholy-mintavételt ill. A 35 évnél fiatalabb nőket a terhesség 16-18. hetében fel kell ajánlani anyai szérumszűrésre.
A terhesség alatti szülés előtti szűrésre mindig kétszer kerül sor: először a tizenegyedik-tizenharmadik héten, a második alkalommal a tizennyolcadik és a huszonegyedik héten. Egy ilyen vizsgálat a placenta specifikus fehérjéit meghatározó és kombinációja, amelynek saját neve van - „kettős teszt”. Ez az eljárás magában foglalja - és a biokémiai szűrést. Az ilyen vizsgálatok biztonságosak, és egyáltalán nem befolyásolják az anya és a baba egészségét. Az orvosok azt javasolják, hogy minden terhes nő számára végezzenek "kettős tesztet" a terhesség alatt. Ezek a tanulmányok segíthetnek felfedezni kromoszóma-rendellenességek, de nem lehet végleges diagnózist felállítani. Például, ha a huszonegyedik kromoszóma megváltozik, akkor ez Down-szindróma. Például, ha a tizennyolcadik kromoszóma megváltozik, akkor ez Edwards-szindróma.
A 21-es triszómia szűrésére használt anyai szérum markerek az alfa-fetoprotein, a nem konjugált ösztriol és a humán koriongonadotropin. Az ultrahang használata a terhességi kor becslésére növeli az anyai szérum szűrés érzékenységét és specificitását.
Etiológia és klinikai megnyilvánulások
A Down-szindróma a triszómia által okozott veleszületett rendellenességek változó kombinációja. A 21-es triszómia prenatális diagnózisa lehetővé teszi a szülők számára, hogy eldöntsék, folytatják-e vagy megszakítják az érintett terhességet. A 21-es triszómia a Down-szindrómás egyének 95%-ában jelen van. A mozaik, a normál diploid és triszómiás sejtek keveréke 21, 2%-ban fordul elő. A fennmaradó 3% Robertson-féle transzkripcióval rendelkezik, amelyben a 21-es extra kromoszóma egy része vagy egésze egy másik kromoszómához fuzionálódik. A legtöbb 21-es kromoszóma transzlokáció szórványos.
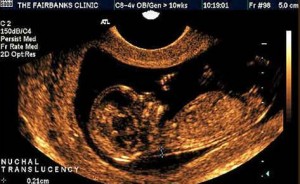
Hogyan történik a „kettős terhességi teszt”? Anyu reggel éhgyomorra megy vért adni egy vénából, ami két mutatót határoz meg:; PAPP-A, egy plazmafehérje A, amely a terhességgel kapcsolatos. És ha ezekben a fehérjékben változások következnek be, akkor ez azt jelenti, hogy fennáll annak a veszélye, hogy a magzatban kromoszóma-rendellenességek fordulnak elő. A magzat gallérzónájának ultrahangját is el kell végezni, amely megmutatja, hogy van-e folyadék a magzat nyakának felszínén. Amikor az orvos megállapította, hogy a baba kihajlítja a fejét, akkor ez az érték hat tized milliméterrel nőhet, és ha elhajlik, akkor négy tized milliméterrel csökkenhet. Vagyis a teljes érték három milliméter. Általában, ha a számok magasak, akkor fennáll a patológia veszélye.
A diszmorf jelek gyakorisága 21-es triszómiában szenvedő újszülötteknél
Néhányuk azonban olyan szülőtől öröklődik, aki kromoszóma-delécióval kiegyensúlyozott transzlokációt hordoz. Molekuláris genetikai vizsgálatok azt mutatják, hogy a 21-es triszómia eseteinek 95%-a az elsődleges oocita meiotikus osztódása során bekövetkezett nem disszekció eredménye. Ennek a meiotikus hibának a pontos mechanizmusa ismeretlen. A legtöbb 21-es triszóma terhesség nem életképes. A 21-es triszómiában szenvedő magzatoknak csak egynegyede éli túl a korát.
A Down-szindrómás betegek általában enyhe vagy közepesen súlyos mentális retardációval rendelkeznek. Egyes esetekben a mentális retardáció súlyos lehet. Gyermekek iskolás korú a Down-szindrómás embereknek gyakran nehézségei vannak a nyelvi, kommunikációs és problémamegoldó készségekkel. A Down-szindrómás felnőtteknél nagy a korai Alzheimer-kór előfordulása, ami tovább rontja a kognitív funkciókat.
Sok leendő szülő aggódik amiatt, hogy gyermeke Down-szindrómával vagy más kromoszóma-rendellenességgel születhet. A szülés előtti szűrés segít felmérni a gyermek patológiáinak valószínűségét. A kapott eredmények segíthetnek eldönteni, hogy szükség van-e invazív diagnosztikára, hogy biztosan tudjunk a gyermek állapotáról. A szűrés segítségével csak azt lehet megtudni, hogy a gyermeknek mekkora az esélye a patológiákra, de csak az invazív diagnosztika, például a magzatvíz vizsgálata segít meghatározni, hogy a patológia valódi-e. A szűrések nem jelentenek kockázatot az anyára vagy a csecsemőre, míg az invazív vizsgálatok kismértékű vetélési kockázatot hordoznak.
Néhány kapcsolódó orvosi szövődmény előfordulása Down-szindrómás egyéneknél
A magzati triszómia gyakorisága közvetlenül összefügg az anya életkorával. Történelmileg az anyai életkor tekinthető a magzati kromoszóma-rendellenességek első "szűrővizsgálatának". 35 éves korban a 21. triszómia prevalenciája a második trimeszterben megközelíti az amniocentézis miatti embrióveszteség becsült kockázatát. Így a 35. életévet választották határértéknek, az a kockázati küszöb, amelynél a diagnosztikai vizsgálat javasolt.
Hogyan lehet megérteni a szűrési eredményeket?
Ha minden 35 éves és annál idősebb terhes nő a magzatvíz vizsgálatot választaná, a 21-es triszómiás terhességek körülbelül 30 százaléka kimutatható lenne. A 35 évnél fiatalabb nők a Down-szindrómás babák körülbelül 70 százalékát adják világra. A méhszérum-szűrés kimutathatja a 21-es triszómiás terhességet ebben a fiatalabb korcsoportban.
Mik azok a kromoszóma-rendellenességek?
A kromoszómák fonalszerű struktúrák minden sejtben, amelyek géneket hordoznak. A legtöbb ember minden sejtjében 46 kromoszóma van (kivéve a nemi sejteket). Mindegyik kromoszóma megegyezik a másik szülő kromoszómájával, és 23 számozott párt alkot. Így minden pár egy kromoszómából áll az anyától és egy az apától. A nemi sejtek (peték és spermiumok) 23 kromoszómát tartalmaznak. A megtermékenyítés során a petesejt egyesül a spermával, és 46 kromoszómából álló teljes készlet keletkezik.
Az alfa-fetoprotein, a nem konjugált ösztriol és a humán koriongonadotropin a leggyakrabban használt szérummarkerek a Down-szindróma szűrésére. Ezen fehérjék és szteroid hormonok mindegyikének anyai szérumszintje a terhesség terhességi korától függően változik.
Az ultrahang diagnosztikai szabványok I. szűrés
A hármas tesztet általában a terhesség 15-18 hetében végzik el. Az egyes szérummarkerek szintjét megmérik, és az átlag többszöröseként jelentik a pácienssel azonos terhességi korú nők esetében. A 21-es triszómia valószínűségét a szérummarkerek mindegyike és a beteg életkora alapján számítják ki. Általános információ a 21-es triszómia kockázatát jelentették a klinikusnak.
A sejtosztódás korai szakaszában biológiai hibák léphetnek fel, amelyek kromoszóma-rendellenességeket okozhatnak. Például egyes gyerekek 47 kromoszómával fejlődnek: 23 pár helyett 22 pár és egy 3 kromoszómából álló készlet van. Ezt az anomáliát triszómiának nevezik.
Gyakran előfordul, hogy az a nő, aki rendellenes kromoszómaszámú gyermekkel esik teherbe, elvetél, általában korai időpontok. De bizonyos kromoszóma-rendellenességek esetén a csecsemő túlélheti, és fejlődési problémákkal és születési rendellenességekkel születhet, amelyek lehetnek kisebbek és súlyosak is. Down-szindróma, más néven 21-es triszómia, akkor fordul elő, ha a gyermeknek a 21-es kromoszóma egy extra (harmadik) másolata van a normál kettő helyett. A Down-szindróma a leggyakoribb kromoszóma-rendellenesség, amellyel gyermekek születnek.
A hármas teszt a 21-es triszómiás terhességek 60 százalékát képes kimutatni; A hamis pozitív arány 5 százalék. Annak a valószínűsége, hogy egy 21-es triszómiában szenvedő magzatban, egy betegben pozitív teszt, körülbelül 2%. A normál eredmény csökkenti a 21-es triszómia esélyét, de nem zárja ki. A teszt teljesítménye kismértékben javítható az anyai súly, az etnikai csoport és az inzulinfüggő diabetes mellitus figyelembevételével.
A 35 éves és idősebb nők esetében az anyai szérumszűrés személyre szabott becslést adhat a magzati triszómia valószínűségére. A hármas teszt azonban nem mutatta ki a 21-es triszómiás terhességek 10-15 százalékát ebben az idősebb korcsoportban. A gyakorlati szabványok azt mutatják, hogy a 35 éves és idősebb nők esetében az anyai szérumvizsgálat nem kínálható a magzatvíz- vagy chorionboholy-mintavétel egyenértékű alternatívájaként. - Az American College of Obstetricians and Gynecologists által közzétett irányelvek kimondják, hogy az anyai szérumszűrés felajánlható "opcióként azoknak a nőknek, akik nem vállalják a magzatvíz vagy chorionboholy-mintavétel kockázatát, vagy akik ezt a kiegészítő információt a vizsgálat előtt szeretnék megszerezni. döntés az amniocentézisről."
Egyéb gyakori kromoszóma-rendellenességek, amelyekkel a gyermekek születhetnek, a 18-as triszómia és a 13-as triszómia. Ezek a rendellenességek szinte mindig súlyos mentális retardációval és egyéb veleszületett rendellenességekkel járnak. Az ilyen gyermekek, ha túlélik a születésüket, ritkán élnek tovább néhány hónapnál. Bár néhányuk pár évig is élhet.
A terhességi kor ultrahang segítségével történő becslése javítja a hármas teszt hatékonyságát. Egy tanulmány kimutatta, hogy az ultrahang használata 60 százalékról 74 százalékra növelte a hármas teszt érzékenységét, és 9 százalékról 5 százalékra csökkentette a kezdeti téves pozitív arányt. Ha lehetséges, a terhességi kor ultrahangos becslését kell megadni a laboratóriumnak a beteg utolsó menstruációja alapján kijelölt esedékesség helyett.
A Bipariot átmérője a terhességi kor legjobb becslését adja erre a célra. Nem használható, mert ez a paraméter alábecsüli a magzatok terhességi korát triszómiával. A második trimeszter ultrahangvizsgálata hasznos lehet a 21-es triszómia valószínűségének előrejelzésében magas kockázatú terhességekben. Ez az értékelési módszer akkor lehet hasznos, ha előrehaladott anyai életkorú betegnél amniocentézist fontolgatnak, ill pozitív eredményeket hármas teszt.
Bármely szülőnek születhet gyermeke anomáliával, de ez a kockázat az anya életkorával nő. Például a Down-szindrómás gyermek születésének esélye 25 éves korban körülbelül 1:1040-ről 40 éves korban 1:75-re nő.
Mit tanulhatok a szűrés során?
A szűrés vérmintákat és ultrahang-eredményeket használ annak meghatározására, hogy a gyermeknek mekkora valószínűséggel van kromoszóma-rendellenessége, beleértve a Down-szindrómát vagy mást. születési rendellenességek fejlődési (pl. idegcső defektusok). Ez egy non-invazív módszer (azaz ebben az esetben nem kell tűt szúrni a méhbe), így nem jelent veszélyt sem az anyára, sem a gyermekre.
Magzati Down-szindrómával kapcsolatos ultrahangos leletek
Az occipitalis áttetszőség ultrahangos mérését önmagában és új biokémiai markerekkel kombinálva tanulmányozták, mint potenciálisan hasznos első trimeszterben a triszómia szűrővizsgálatát. Becslések szerint az első trimeszterben végzett szűrés az anya életkora szerint és a nyaki áttetszőség mérése lehetővé teszi a 21-es triszóma kimutatását. Az arány 63%, 5%-os hamis pozitív arány mellett. Az első trimeszterben végzett szűrés klinikai hasznosságának és megbízhatóságának további vizsgálata folyamatban van.
A szűrés eredménye nem diagnózis, csak az Ön egyéni kockázatának felmérése. A szűrés a kromoszóma-rendellenességgel járó terhességek körülbelül 90%-át képes kimutatni. A vizsgálat eredményeit olyan arányként mutatjuk be, amely a vizsgálatok eredményei, az anya életkora és egyéb paraméterek alapján mutatja meg a patológia valószínűségét. Ezek az információk segíthetnek eldönteni, hogy szükség van-e invazív diagnosztikai módszerekre (amniocentézis, kordocentézis stb.).
Ha a páciensnek korábban 21-es triszómiás terhessége volt, a következő terhességben a kiújulás kockázata körülbelül 1%-kal nő az anya életkora alapján meghatározott kiindulási kockázathoz képest. A 21-es kromoszóma transzlokációjának diagnózisa magzatban vagy újszülöttben mindkét szülő kariotípusos elemzésének mutatója. Ha mindkét szülő normális kariotípussal rendelkezik, a kiújulás kockázata 2-3%. Ha az egyik szülő kiegyensúlyozott transzlokációt hordoz, a kiújulás kockázata a hordozó szülő nemétől és a fuzionált kromoszómáktól függ.
Jelentése családi történelem A Down-szindróma az érintett személy kariotípusától függ. Ha a probandnak 21-es triszómiája van, a 21-es triszómiával való terhesség esélye minimálisan megnő a szülőkön kívüli családtagok esetében. Ha a proband 21-es kromoszóma transzlokációval rendelkezik, vagy ha a kariotípus ismeretlen, a családtagoknak genetikai tanácsadást és kariotípus-elemzést kell felajánlani.
Használva méhen belüli diagnózis magzat, például chorionboholy-mintavétel, amniocentézis, több mint 99%-os biztonsággal megállapítható, hogy a gyermeknek van-e kromoszóma-rendellenessége. Az ilyen diagnosztika a magzat vagy a méhlepény sejtjeinek genetikai szerkezetének elemzésével több száz genetikai betegség azonosítását segíti elő. Invazív diagnózis esetén azonban kismértékű a vetélés kockázata.
A második trimeszterben végzett amniocentézist alkalmazták a legszélesebb körben, és ennek a módszernek a biztonsága a technikai fejlődés előrehaladtával folyamatosan javul. A chorionboholy készülék lehetőséget ad az első trimeszter diagnosztizálására, amikor az elektív abortusz a legalacsonyabb anyai morbiditási kockázattal jár a második és harmadik trimeszter kockázatához képest. A korai amniocentézis hasonló előnyökkel jár, de ezzel a technikával a magzati veszteség aránya magasabb, mint a chorionboholy-mintavételnél.
Prenatális genetikai diagnosztikai eljárások
A kariotípus elemzése általában hét-tíz napot vesz igénybe. A prenatális diagnózis modern megközelítései. A Down-szindróma kockázatának felmérése az első prenatális vizittel kezdődik. A prenatális szűrés és a diagnosztikai vizsgálat módszereinek tárgyalásakor nem diagnosztikai megközelítést kell alkalmazni.
A kromoszómális patológiákat nem lehet "megjavítani" vagy gyógyítani. Ha egy gyermeknél ilyen diagnózist állapítottak meg, fel lehet készülni bizonyos fejlődési problémákkal küzdő gyermek születésére, vagy meg lehet szakítani a terhességet.
Mik a szűrés előnyei és hátrányai?
A szűrés előnye, hogy információt nyújt a gyermek kromoszóma-rendellenességeinek valószínűségéről, de az invazív diagnózishoz kapcsolódó vetélés veszélye nélkül.
A vizsgálathoz való tájékozott beleegyezést betegtáblázaton kell dokumentálni. Orvosgenetikussal vagy genetikus tanácsadóval kell konzultálni, ha a korábbi terhességet kromoszóma-rendellenesség bonyolította, vagy ha az egyik szülőről ismert, hogy kiegyensúlyozott transzlokációja van.
A 35 éves vagy idősebb nőknél chorionboholy-mintavételt vagy második trimeszterben magzatvíz vizsgálatot kell végezni. Ezeknek a betegeknek felajánlhatók anyai szérum-szűrés és ultrahangvizsgálat, mielőtt döntenének az amniocentézis mellett, feltéve, hogy tájékoztatták őket a nem invazív vizsgálatok korlátozott érzékenységéről.
De a szűrésnek vannak hátrányai is. Nem mindig segít a patológiák minden esetének azonosításában. A szűrés eredménye szerint a gyermek kockázatai alacsonyak lehetnek, de valójában patológia van. Ezt hamis negatív eredménynek nevezik, és a problémát feltáró invazív diagnosztika alkalmazása a legtöbb esetben nem is jöhet számításba.
A 35 évnél fiatalabb nőknek fel kell ajánlani az anyai szérum szűrést a 15 és 18 hetes terhesség között. Tájékoztatni kell őket az anyai szérum szűrés tökéletlen érzékenységéről és annak lehetőségéről, hogy a hamis pozitív eredmény invazív vizsgálathoz vezethet. Azok a betegek, akik kóros eredményekről kapnak híreket, gyakran jelentős szorongást tapasztalnak. Ezeket a betegeket megnyugtathatja, ha tudjuk, hogy alacsony a Down-szindróma valószínűsége, még pozitív tripla teszt után is.
Ultrahangot és magzatvíz vizsgálatot kell ajánlani. Meg kell vitatni az amniocentézisből eredő embrióveszteség kockázatát. Ha a diagnosztikai vizsgálatok 21-es magzati triszómiát tárnak fel, a szülőket naprakész, pontos információkkal kell ellátni a Down-szindrómáról, és segítséget kell nyújtani a cselekvési mód eldöntésében. Lehetőségeik között szerepel a terhesség folytatása és a gyermek nevelése, a terhesség folytatása és a gyermek örökbefogadása, vagy a terhesség megszakítása. A genetikai tanácsadóval, orvos-genetikussal vagy fejlesztő gyermekorvossal folytatott konzultáció hasznos lehet a szülők aggodalmainak kezelésében és a döntéshozatali folyamat megkönnyítésében.
Ezzel szemben a szűrési eredmények alapján a gyermeknél nagy valószínűséggel kromoszóma-rendellenességek fordulnak elő, miközben a gyermek teljesen egészséges (téves pozitív eredmény). Az ilyen eredmény ebben az esetben nem kötelezővé válhat további felmérésekés a gyermek egészségével kapcsolatos túlzott aggodalom.
Csinálni vagy nem csinálni szűrést?
A szűrés nem kötelező vizsga, de kortól és egészségi állapottól függetlenül minden nőnek ajánlott átesni, hiszen köztudott, hogy a Down-szindrómás gyermekek mintegy 80%-a hétköznapi családban születik 35 év alatti nőknél.
A szűréssel kapcsolatos további információkért forduljon nőgyógyászához, vagy forduljon genetikushoz. De végső soron minden nő személyes döntése, hogy elvégzik-e a szűrést vagy sem.
Sok nő beleegyezik a szűrésbe, majd az eredmények alapján eldönti, hogy szükség van-e invazív diagnózisra. Egyes nők egyenesen invazív diagnosztikára akarnak menni (nagy a kockázata a kromoszóma-rendellenességeknek vagy más olyan rendellenességeknek, amelyeket a szűrés nem mutat ki, vagy egyszerűen csak a lehető legtöbbet akarja tudni babája állapotáról, és hajlandó együtt élni csekély a vetélés kockázata). Más nők úgy döntenek, hogy nem végeznek szűrést vagy invazív diagnosztikát.
Mikor szükséges a szűrés?
A kockázatszámításhoz használt programtól függően (ASTRAIA, PRISCA, Life Cyscle stb.) a szűrési taktika kissé eltérhet.
Első trimeszter szűrése biokémiai vérvizsgálatból, valamint ultrahangvizsgálatból áll.
Az első trimeszter biokémiai vérvizsgálata (az úgynevezett "kettős teszt") meghatározza a placenta által termelt két fehérje szintjét a vérben - a szabad béta-hCG és a terhességgel összefüggő plazmafehérje-A (terhességhez kapcsolódó Plazma Protein-A – PAPP-A). Ezen biokémiai markerek abnormális szintje a magzati rendellenességek jele. Ezt az elemzést a 10. és a 13. terhességi hét végéig tartó időszakban kell elvégezni.
A szűrő ultrahang során a fő mutató a gallérrés vastagsága (TVP, szinonimák: gallérzóna, nyaki redő, nyaki áttetszőség (NT)). A gallérrés a gyermek nyakának hátsó részén a bőr és a lágyszövetek közötti terület. A kromoszóma-rendellenességekben szenvedő gyermekeknél több folyadék halmozódik fel a nyaki térben, mint egészséges gyermekeknél, ami miatt ez a terület megnövekszik. A gallérrés vastagságát a 11. hét és a 13. hét vége között kell megmérni. Az ultrahang a TVP mellett a coccygealis-parietalis méretet (KTR) is méri, amely meghatározza a magzat terhességi korát, orrcsontját és egyéb paramétereit.
Az ultrahang biokémiai vérvizsgálattal együtt az első trimeszter kombinált szűrése. A szűrés segítségével a kromoszóma-rendellenességekben szenvedő gyermekek akár 90%-át is kimutatják. Az első szűrést pontosabbnak tekintik.
Az első trimeszterben végzett szűrés előnye, hogy a terhesség viszonylag korai szakaszában megismerhető a gyermek patológiái. Ha a szűrési eredmények magas kockázatúak, akkor még van idő chorionboholy biopsziára, amelyet általában 11 hét és 13 hét és 6 nap között végeznek, hogy biztosan kiderüljön, van-e kromoszóma-rendellenesség a gyermeknél, míg a terhességi kor. még nem túl nagy.
Szűrés második trimeszterében lehetőleg a terhesség 16-18 hetében végezzük. A kromoszóma-rendellenességek mellett az idegcső defektusait is észleli. Három (hármas teszt) vagy négy (négyszeres teszt) indikátor biokémiai vérvizsgálatát tartalmazza (a laboratórium képességeitől függően). Háromszoros teszttel meghatározzák a humán chorion gonadotropin (hCG, hCG), alfa-fetoprotein (AFP, AFP), nem konjugált ösztriol (uE3) szintjét, és négyszeres további indikátort adunk hozzá - inhibin A. Rendellenes értékek Ezeknek az anyagoknak a vérben való jelenléte annak valószínűségét jelzi, hogy a magzatban bármilyen rendellenesség van. A második trimeszterben végzett szűrésnél az első szűrés ultrahangos adatait használják fel a kockázatok kiszámításához.
Mivel az első trimeszterben végzett szűrést pontosabbnak tekintik, és kevesebb a hamis pozitív eredmény, az orvosok gyakran nem rendelnek el második szűrést, mert az kevésbé érzékeny, és nem javítja a magzati rendellenességek kimutatásának esélyét. A második trimeszterben elegendő egy biokémiai marker - AFP - vérvizsgálata, amely lehetővé teszi a magzat idegcső-hibáinak kimutatását. Ha az első szűrés eredménye szerint a gyermeknél nagy a valószínűsége a kromoszóma-rendellenességeknek, akkor invazív diagnosztikát kell végezni a gyermek állapotának mielőbbi felmérése érdekében, a második szűrés megvárása nélkül.
A magzat állapotának felmérésének következő lépése a terhesség 20-22. és 30-32. hetében végzett ultrahang.
Hogyan lehet megérteni a szűrési eredményeket?
A szűrési eredményeket egyéni kockázatértékelésként kell bemutatni. A számítás speciális számítógépes programok (például PRISCA, ASTRAIA stb.) segítségével történik, amelyek figyelembe veszik az ultrahangos adatokat, a biokémiai vérvizsgálat eredményeit és az egyéni tényezőket (életkor, súly, etnikai hovatartozás, magzatok száma stb.). ). Az ASTRAIA programban a kockázatok kiszámításakor további US paramétereket vesznek figyelembe, ami lehetővé teszi a patológiák kimutatásának növelését.
Az egyes biokémiai paraméterek értelmezésének és a normákkal való összehasonlításának a kockázatok számítása nélkül nincs értelme.
A szűrési eredmények olyan arányokat mutatnak, amelyek tükrözik a gyermek patológiáinak esélyét. Az 1:30 (1:30) kockázat azt jelenti, hogy az azonos eredménnyel rendelkező 30 nő közül az egyiknek kromoszóma-rendellenességben szenvedő gyermeke lesz, a maradék 29-nek pedig egészséges gyermeke lesz. A 4000-hez 1 kockázat azt jelenti, hogy 4000 azonos eredménnyel rendelkező nő közül egynek kóros gyermeke lesz, és 3999 nőnek egészséges gyermeke lesz. Vagyis minél magasabb a második szám, annál kisebb a kockázat.
A szűrés azt is jelezheti, hogy az eredmény a küszöbérték alatt vagy felett van. A legtöbb teszt 1:250-es küszöbértéket használ. Például az 1:4000-es eredmény normálisnak tekinthető, mert a kockázat kisebb, mint 1:250, azaz a küszöbérték alatt van. Az 1:30-as eredménnyel pedig a kockázat magasnak számít, mert meghaladja a küszöbértéket.
A normál szűrési eredmény nem garancia arra, hogy a gyermeknek nincs kromoszóma-rendellenessége. Ez az eredmény csak azt sugallja, hogy a problémák nem valószínűek. A rossz eredmény viszont nem jelenti a patológiák jelenlétét a gyermekben, hanem csak azt, hogy a patológia valószínűleg fennáll. Valójában a legtöbb gyengébb szűrési eredménnyel rendelkező gyermeknek nincs rendellenessége.
Nőgyógyász vagy genetikus segít megérteni a szűrés eredményeit, valamint elmagyarázza az invazív diagnosztika szükségességét rossz eredmény esetén. Szükséges mérlegelni az előnyöket és hátrányokat, és eldönteni, hogy készen áll-e egy invazív diagnózisra, amelyben kismértékű a vetélés kockázata, hogy tájékozódhasson gyermeke állapotáról.
Végül ne feledje, hogy a normál szűrési eredmény nem garantálja, hogy a gyermeknek nem lesz problémája. A szűréseket néhány gyakori kromoszóma-rendellenesség és idegcső defektus kimutatására tervezték. A normális eredménnyel rendelkező gyermeknek más genetikai problémája vagy születési rendellenessége is lehet. Ezenkívül a normális eredmény nem garantálja, hogy a gyermek agya normálisan fog működni, és nem zárja ki az olyan rendellenességeket, mint az autizmus.