การรวมโพรงมดลูกของ echogenicity ที่เพิ่มขึ้น การทำอัลตราซาวนด์ของมดลูกและอวัยวะ การเปลี่ยนแปลงโครงสร้างของถุงน้ำดี
สำหรับหลาย ๆ ทศวรรษผ่านไปแล้วเนื่องจากวิธีการตรวจอัลตราซาวนด์ได้เข้าสู่คลังแสงของยาแผนปัจจุบันอย่างแน่นหนา ข้อดีของมันคือความง่ายในการใช้งานสัมพัทธ์, ไม่มีผลเสียต่อร่างกายของเรื่อง, เนื้อหาข้อมูลสูง การวินิจฉัยอัลตราซาวนด์มีหลายประเภท แต่ที่พบมากที่สุดคือโหมด B ที่เรียกว่า - เมื่อสร้างภาพสองมิติตามข้อมูลจากคลื่นสะท้อน วิธีนี้การถ่ายภาพทางการแพทย์เป็นวิธีการหลักในการศึกษาอวัยวะและระบบต่างๆ มาช้านาน โดยเฉพาะอย่างยิ่ง นรีเวชวิทยาสมัยใหม่ไม่สามารถจินตนาการได้หากไม่มีอัลตราซาวนด์ การศึกษาอวัยวะในอุ้งเชิงกรานของผู้หญิงนั้นดำเนินการในลักษณะนี้เกือบทั้งหมด เฉพาะในกรณีที่มีการโต้เถียงกันเท่านั้นที่พวกเขาใช้วิธีการวินิจฉัยเพิ่มเติม
โมลไฮดราติฟอร์มที่สมบูรณ์เป็นวัตถุที่พบได้บ่อยที่สุด การไหลของสีมักจะไม่เป็นประโยชน์ในการวินิจฉัยไฝน้ำที่สมบูรณ์ 35. ตรงกันข้ามกับไฝไฮดาติไดฟอร์ม โมลที่ลุกลามและมะเร็งท่อน้ำดีแสดงการไหลของสีดอปเปลอร์ที่มีรูปร่างอิมพีแดนซ์ต่ำ 35 ไฝที่แพร่กระจายจะเติบโตลึกเข้าไปใน myometrium บางครั้งมีการแทรกซึมเข้าไปในเยื่อบุช่องท้องและเยื่อบุช่องท้อง แต่ไม่ค่อยแพร่กระจาย การถ่ายภาพด้วยคลื่นสนามแม่เหล็กอาจช่วยในการประเมินโรคตกค้างถาวรในบริเวณอุ้งเชิงกราน
ให้กับอวัยวะ กระดูกเชิงกรานในผู้หญิงรวมถึงระบบสืบพันธุ์เกือบทั้งหมด - มดลูก ท่อนำไข่ และรังไข่ นอกจากนี้ในกระดูกเชิงกรานยังมีอวัยวะเช่น กระเพาะปัสสาวะและไส้ตรงซึ่งสามารถตรวจด้วยอัลตราซาวนด์ได้เช่นกัน อย่างไรก็ตาม อัลตราซาวนด์อุ้งเชิงกรานส่วนใหญ่ในสตรีจะทำขึ้นเพื่อตรวจดูอวัยวะสืบพันธุ์โดยเฉพาะ
อัลตราซาวนด์สามารถแยกแยะสาเหตุที่พบบ่อยที่สุดของเลือดออกทางช่องคลอดได้อย่างง่ายดาย วันแรกการตั้งครรภ์และมีบทบาทสำคัญในการจัดการผู้ป่วย
- วิทยาลัยรังสีวิทยาอเมริกัน
- ไตรมาสแรก ด้านนรีเวชวิทยา
- ภาวะแท้งคุกคามและการตั้งครรภ์นอกมดลูกผิดปกติในไตรมาสแรก
สภาพและขนาดของรังไข่
อายุของผู้ป่วยอยู่ระหว่าง 25 ถึง 51 ปี การตรวจสอบมุ่งเน้นไปที่ตำแหน่ง ระยะขอบ ขนาด จำนวน และจุดโฟกัสของรอยโรค ผ่าตัดมดลูกและตัดกล้ามเนื้อ และได้รับการวินิจฉัยทางพยาธิวิทยาในทุกกรณี ก้อนนี้อยู่ในผนังมดลูกหรือแสดงเป็นก้อนโพลีพอยด์ที่ยื่นออกมาจากโพรงมดลูกจากไมโอมีเทรียมหรือเป็นมวลโพรงกลางโพรงมดลูก รอยโรคนั้นเรียบ ไม่ชัดเจน หรือเรียบโดยมีส่วนขยายเป็นก้อนกลมบางส่วน
เพื่อจุดประสงค์นี้ ที่พัฒนาและใช้กันอย่างแพร่หลายในการวินิจฉัยอัลตราซาวนด์สองวิธีซึ่งแตกต่างกันในตำแหน่งของเซ็นเซอร์ ในกรณีหนึ่ง เซ็นเซอร์ของอุปกรณ์จะอยู่ที่ผนังหน้าท้องส่วนหน้า ซึ่งจะทำการตรวจอวัยวะต่างๆ ข้อดีของเทคนิคนี้คือความสะดวกสบายของผู้หญิงในระหว่างขั้นตอนและความเป็นไปได้ของการซ้อมรบโดยนักวิจัย - หากจำเป็นคุณสามารถตรวจสอบระบบทางเดินปัสสาวะและอวัยวะใกล้เคียงได้พร้อมกัน อย่างไรก็ตาม สิ่งนี้ส่งผลให้ภาพอวัยวะต่างๆ ชัดเจนน้อยลง อย่างไรก็ตาม อาจมีชั้นของเนื้อเยื่อที่สำคัญระหว่างผนังช่องท้องส่วนหน้าและมดลูก อีกเทคนิคหนึ่งคือการสอดโพรบเข้าไปในช่องคลอด (อัลตราซาวนด์ภายในช่องท้องของอวัยวะในอุ้งเชิงกราน) ซึ่งให้ภาพที่มีความคมชัดสูงสุด เนื่องจากแหล่งกำเนิดของคลื่นอัลตราโซนิกเกือบจะอยู่ติดกับอวัยวะที่กำลังศึกษาโดยตรง อย่างไรก็ตามการศึกษาดังกล่าวจำเป็นต้องให้แพทย์มีทักษะบางอย่างและสร้างความรู้สึกไม่สบายให้กับผู้หญิงนอกจากนี้ด้วยเทคนิคนี้เป็นไปไม่ได้ที่จะศึกษาเนื้อเยื่อที่อยู่ติดกับอวัยวะสืบพันธุ์พร้อมกัน
ความยาวมวลสูงสุดอยู่ระหว่าง 38 ถึง 160 มม. โดยมีมวลเฉลี่ย 5 มม. ในแปดกรณี มีแผลเดียวและหลายแผลในสองกรณี ผลข้างเคียงมีภาวะ hypoechoic, ความหนาของ echo-diffuse ระดับกลางที่แตกต่างกันของ myometrium ที่มี echogenicity ต่างกันและ septic cystosis
Endometrial stromal sarcoma แสดงด้วยสี่ตัวอย่างของลักษณะ sonographic; มวลโพลิพอยด์ที่มีการขยายตัวของไมโอมีเทรียลเป็นก้อนกลม, มวลภายในร่างกายที่มีเอคเจจีนิตี้ส่วนต่างและส่วนต่างที่ต่ำ, มวลโพรงกลางขนาดใหญ่ที่ไม่ได้กำหนด หรือความหนาของมัยโอมีเทรียมกระจาย
ขึ้นอยู่กับการต้อนรับ อัลตราซาวนด์ของอวัยวะในอุ้งเชิงกรานผู้หญิงยังต้องเตรียมตัวสำหรับการศึกษาที่แตกต่างกัน ก่อนการตรวจแบบดั้งเดิมผ่านผนังช่องท้องคุณต้องดื่มน้ำประมาณหนึ่งลิตรในเวลาประมาณหนึ่งชั่วโมงและไม่เข้าห้องน้ำจนกว่าจะสิ้นสุดขั้นตอน - กระเพาะปัสสาวะที่เต็มไปทำหน้าที่เป็น "แบ็คไลท์" สำหรับอวัยวะของ ระบบสืบพันธุ์ หากควรใช้อัลตราซาวนด์ทางช่องคลอด ทันทีก่อนการศึกษา จะต้องล้างกระเพาะปัสสาวะ นั่นคือไปที่ห้องน้ำ
คำสำคัญ: อัลตราซาวนด์, เนื้องอกในมดลูก, มะเร็งเยื่อบุโพรงมดลูก stromal sarcoma ผู้ป่วยมีอายุตั้งแต่ 25 ถึง 51 ปี และทุกคนได้รับการตรวจเอกซเรย์เพื่อหาเลือดออกทางช่องคลอดหรือภาวะมีประจำเดือน ทำการศึกษา Color Doppler ในผู้ป่วยห้าราย ทำ Doppler แบบพัลซิ่งสามครั้งและทำการตรวจด้วยคลื่นเสียงความถี่สูงในครั้งเดียว บทวิจารณ์มุ่งเน้นไปที่ตำแหน่ง ระยะขอบ ขนาด จำนวน และพื้นผิวสะท้อนของรอยโรค ผู้ป่วย 9 รายได้รับการผ่าตัดมดลูกและ 1 รายได้รับการผ่าตัด myomectomy
ในทุกกรณีจะได้รับการวินิจฉัยทางพยาธิวิทยา ในภาพการตรวจด้วยคลื่นเสียง ตรวจพบรอยโรคทั้งในผนังมดลูกใน 6 กรณี เนื่องจากมวลโพลิพอยด์ยื่นออกมาจากโพรงเยื่อบุโพรงมดลูกใน 3 กรณี และเป็นมวลศูนย์กลางของโพรงในกรณีที่เหลือ มีการระบุมวลจากเยื่อบุโพรงมดลูกในหกกรณีและระบุอย่างชัดเจนจากเยื่อบุโพรงมดลูกในสี่กรณี รอยโรคนั้นเรียบ ไม่ชัดเจน และเรียบโดยมีส่วนขยายเป็นก้อนกลมบางส่วน ความยาวสูงสุดของมวลอยู่ระหว่าง 38 ถึง 160 มม. ที่ น้ำหนักเฉลี่ย 5 มม.
เป็นส่วนหนึ่งของมาตรฐาน อัลตราซาวนด์ของอวัยวะในอุ้งเชิงกรานในสตรีมีการตรวจสอบลักษณะดังต่อไปนี้:
- ตำแหน่งของมดลูกในกระดูกเชิงกรานและสัมพันธ์กับอวัยวะอื่น ๆ
- ขนาดและรูปทรงของมดลูก
- โครงสร้างของชั้นต่างๆ ของมดลูก - ส่วนใหญ่เป็นชั้นกล้ามเนื้อ (myometrium) และเมือก (endometrium)
- ลักษณะของโพรงมดลูก (ขนาด, ความเรียบของผนัง);
- ขนาดและโครงสร้างของปากมดลูก
- ขนาดของรังไข่และโครงสร้าง
- โครงสร้างของท่อนำไข่ (ถ้ากำหนด);
- สถานะของเนื้อเยื่อรอบอวัยวะของระบบสืบพันธุ์.
แปดกรณีพบรอยโรคเดียวและในสองกรณีพบหลายก้อน พื้นผิวเสียงสะท้อนของรอยโรคนั้นเป็นมวลไฮโปเอคโคอิกที่เป็นเนื้อเดียวกัน, มวลเอคโคแอกทีฟระดับกลางที่ต่างกัน, ความหนาของกล้ามเนื้อไมโอเมเทรียลกระจายด้วย echogenicity ที่ต่างกัน, และมวลซีสต์ที่แยกจากกัน
การศึกษา Doppler แสดงหลอดเลือดสั้นผิดปกติกระจัดกระจายห้าเท่า และการศึกษา Doppler ของชีพจรแสดงการเกิดหลอดเลือดแบบพัลซาไทล์ด้วยดัชนีความต้านทานที่วัดได้ 33 ถึง 39 และดัชนีการเต้นของชีพจร 35 ถึง 49 ในสามกรณี
ลักษณะหลายประการ อวัยวะของระบบสืบพันธุ์ในสตรีวัยเจริญพันธุ์มีความแตกต่างกันอย่างมากขึ้นอยู่กับระยะ รอบประจำเดือนซึ่งแพทย์ควรคำนึงถึง นอกจากนี้ยังสามารถกำหนดอัลตราซาวนด์ของอวัยวะในอุ้งเชิงกรานสำหรับผู้หญิงในวันที่กำหนดของรอบเพื่อศึกษารายละเอียดเพิ่มเติมเกี่ยวกับหน้าที่เฉพาะของระบบสืบพันธุ์ ดังนั้นการตรวจทั่วไปของอวัยวะในอุ้งเชิงกรานจึงทำได้ดีที่สุดในวันที่ 5-6 ของรอบ ซึ่งจะเริ่มรายงานตั้งแต่วันแรกของการมีประจำเดือน สำหรับการตรวจสอบโครงสร้างของเยื่อบุโพรงมดลูกที่แม่นยำยิ่งขึ้นช่วงครึ่งหลังของรอบจะเหมาะสมกว่า - หลังจากวันที่ 14 เนื่องจากในช่วงเวลานี้เยื่อบุมดลูกจะมีความหนามากที่สุดและการเปลี่ยนแปลงใด ๆ จะสังเกตเห็นได้ชัดเจนขึ้น ในการตรวจสอบการก่อตัวของไข่ใหม่และการทำงานของรังไข่มักกำหนดอัลตราซาวนด์ซ้ำในวันที่ 7, 14 และ 22 ของรอบ เทคนิคนี้ช่วยให้คุณสามารถประเมินการทำงานของระบบสืบพันธุ์ในการเปลี่ยนแปลงได้อย่างเพียงพอ
การค้นพบทางพยาธิวิทยาเผยให้เห็นการบุกรุกของ myometrial ในทุกกรณีและการบุกรุกของเยื่อบุโพรงมดลูกในสามกรณี พบก้อนโพลิพอยด์ที่มีการบุกรุกของไมโอมีเทรียลใน 2 ใน 3 กรณี เมื่อมีการแนะนำก้อนโพลิพอยด์ที่ยื่นออกมาในโพรงเยื่อบุโพรงมดลูกในการตรวจด้วยคลื่นเสียง ส่วนที่เหลือของกรณี มวลรักแร้ที่ไม่มีการบุกรุกของเยื่อบุโพรงมดลูกได้รับการยืนยัน มวลโพรงกลางที่กำหนดไว้ไม่ดีที่มีการบุกรุกของ endometrium และ myometrium ถูกบันทึกไว้เมื่อการตรวจด้วยคลื่นเสียงถูกระบุว่าเป็นมวลโพรงกลาง
การเปลี่ยนแปลงโครงสร้างของเต้านม
รอยโรคจำกัดอยู่ที่ myometrium เมื่อแสดงเป็นก้อนไขมัน การขยายตัวนอกเซรุ่มมดลูกและการบุกรุกของโครงสร้างที่อยู่ติดกันถูกบันทึกไว้ในสองกรณี: รังไข่และผนังเชิงกรานในผู้ป่วย 10 และน้ำเหลืองและลำไส้ใหญ่ส่วนลงในผู้ป่วย 10
การพิจารณาหลัก ลักษณะเฉพาะอวัยวะในอุ้งเชิงกรานของผู้หญิงที่อยู่ในกรอบเกิดขึ้นค่อนข้างเร็ว แต่มักไม่สามารถให้การวินิจฉัยที่ถูกต้องและต้องการได้ วิธีการเพิ่มเติมการวินิจฉัย อย่างไรก็ตาม เนื้อหาที่มีข้อมูลสูงของวิธีการนี้จะช่วยชี้นำการศึกษาไปในทิศทางที่ถูกต้อง
ตำแหน่งของมดลูก- การจัดเรียงของมดลูกในกระดูกเชิงกรานขนาดเล็กนั้นถือว่าเป็นเรื่องปกติเมื่อมันค่อนข้างเบี่ยงเบนไปข้างหน้า เส้นแนวตั้งร่างกาย. สรุปการอัลตราซาวนด์เรียกตำแหน่งนี้ว่า Anteflexio พยาธิสภาพที่มีมา แต่กำเนิดคือการเบี่ยงเบนของมดลูกไปด้านหลังซึ่งอาจทำให้เกิดภาวะมีบุตรยากในผู้หญิงและยังทำให้การคลอดบุตรซับซ้อนขึ้นอย่างมาก
Endometrial stromal sarcoma เป็นเนื้องอกร้ายที่แสดงให้เห็นถึงความแตกต่างของโครงสร้าง stromal ของ endometrium การนำเสนอทางคลินิกตามปกติคือเนื้องอกในมดลูกที่มีเลือดออกทางช่องคลอดผิดปกติ เนื้องอกมักจะเริ่มต้นในเยื่อบุโพรงมดลูกหรือ myometrium การเปลี่ยนแปลงทางพยาธิสภาพที่สำคัญในมดลูก ได้แก่ ก้อนเนื้อในโพรงมดลูก ผนังมดลูกหนาตัวกระจาย และมีก้อนโพลิปอยด์ยื่นออกมาในโพรงเยื่อบุโพรงมดลูก
การค้นพบด้วยคลื่นเสียงที่นำเสนอนั้นไม่เฉพาะเจาะจงและแปรผัน เช่น มวลที่ยื่นออกมาในโพรงมดลูกจาก myometrium หรือมวลมดลูกที่กำหนดไว้ไม่ดีซึ่งมีส่วนประกอบที่เป็นของแข็งหรือมีส่วนประกอบที่เป็นก้อนและของแข็งผสมกัน ในการศึกษาปัจจุบัน การค้นพบ sonographic เป็นตัวแปรและเสนอสี่ประเภท รูปร่าง; มวลหรือมวลของ placers, ก้อนโพลิปอยด์ที่ยื่นออกมาจากโพรงเยื่อบุโพรงมดลูกจาก myometrium, มวลขนาดใหญ่ของโพรงกลางและการหนาตัวของ myometrium
ขนาดและรูปทรงของมดลูก- ขนาดของมดลูกขึ้นอยู่กับจำนวนการเกิดและการตั้งครรภ์ของผู้หญิง ดังนั้น การตั้งครรภ์ทั้งหมดจำเป็นต้องแจ้งให้แพทย์ทราบเกี่ยวกับการตั้งครรภ์ทั้งหมด รวมถึงการตั้งครรภ์ที่ถูกขัดจังหวะในระยะแรก (การแท้งบุตรหรือการทำแท้ง) ด้วยอัลตราซาวนด์ของอวัยวะในอุ้งเชิงกรานในสตรีจะวัดความยาว ความหนา และความกว้างของมดลูก ในผู้หญิงที่ยังไม่ตั้งครรภ์ ขนาดของมดลูกตามลำดับคือ 44 มม. * 32 มม. * 44 มม. หากมีประวัติการตั้งครรภ์โดยไม่มีการคลอดบุตรตามมาขนาดของมดลูกจะเพิ่มขึ้นเล็กน้อย - 49 มม. * 37 มม. * 46 มม. แต่ถ้าผู้หญิงคลอดบุตรแล้วขนาดปกติของมดลูกจะเท่ากับ 51 มม. * 39 มม. * 50 มม. หลังคลอดหลายครั้งขนาดของมดลูกอาจเพิ่มขึ้นอีก 4-5 มม. ในสถานการณ์ใด ๆ ที่ผันผวนจากที่ระบุ ค่า 5-6มม. - นี่ถือเป็นตัวแปรของบรรทัดฐาน หากอัลตราซาวนด์ของอวัยวะในอุ้งเชิงกรานเผยให้เห็นมดลูกที่ลดลงอย่างมาก สิ่งนี้บ่งชี้ถึงการพัฒนาที่ล้าหลัง ในขณะที่การเพิ่มขึ้นของมดลูกอาจเกิดจากการตั้งครรภ์หรือเนื้องอก การมีอยู่ของมดลูกยังระบุได้จากการพร่ามัวของรูปทรงของมดลูก - โดยปกติโครงร่างของอวัยวะนี้ในอัลตราซาวนด์จะชัดเจนและสม่ำเสมอ
โครงสร้าง ไมโอมีเทรียมบนพื้นหลัง สุขภาพแข็งแรงควรเป็นเนื้อเดียวกัน การปรากฏตัวของการรวมตัวกับ echogenicity ที่เพิ่มขึ้นถือเป็นสัญญาณของเนื้องอกในมดลูกหรือเนื้องอกชนิดอื่น
เราทำการวินิจฉัยโรคมะเร็งเม็ดเลือดขาวก่อนการผ่าตัดโดยใช้ข้อมูลการตรวจคลื่นเสียงในผู้ป่วยสี่ราย leiomyomas ในกล้ามเนื้อและ leiomyomas ใต้เยื่อเมือก ในโพรงสมองส่วนกลางที่มีมวลมาก มวลมีการกำหนดได้ไม่ดีและเยื่อบุโพรงมดลูกก็เกือบจะหายไป echogenicity ของมวลประเภทนี้คือ septate cystic มีการแนะนำความเป็นไปได้ของเนื้องอกในมดลูก การค้นพบทางพยาธิวิทยาเผยให้เห็นมวลโพลิปอยด์ที่อยู่ในโพรงเยื่อบุโพรงมดลูกที่มีการบุกรุกของกล้ามเนื้อและการเปลี่ยนแปลงของเนื้องอกในถุงน้ำโฟกัส
ความเมื่อยล้าของเยื่อบุโพรงมดลูกมีความสัมพันธ์กับเนื้องอกชนิดนี้ ข้อควรพิจารณาในการวินิจฉัยแยกโรคสำหรับมวลโพรงกลางขนาดใหญ่ ได้แก่ เนื้องอกชนิดเนื้อร้ายผสมเมโสผิวหนังและมะเร็งเยื่อบุโพรงมดลูก อย่างไรก็ตาม การวินิจฉัยแยกโรคของเนื้องอกเหล่านี้ไม่สามารถทำได้ด้วยการตรวจด้วยคลื่นเสียงอย่างเดียว และจำเป็นต้องมีการศึกษาเพิ่มเติมเพื่อให้ได้การวินิจฉัยทางเซลล์วิทยา
โครงสร้างของเยื่อบุโพรงมดลูก. การศึกษาเยื่อบุมดลูกในระหว่างการอัลตราซาวนด์ของอวัยวะในอุ้งเชิงกรานนั้นยากที่สุดเนื่องจากความหนาและลักษณะอื่น ๆ ของชั้นนี้เปลี่ยนแปลงอย่างรุนแรงที่สุดในระหว่างรอบประจำเดือน
- ในช่วงแรกของรอบประจำเดือน - ระยะการงอกใหม่ 3-5 วัน - เยื่อบุโพรงมดลูกในอัลตราซาวนด์ถูกกำหนดได้ค่อนข้างแย่ ความหนาของมันคือ 3-4 มม.
- ระยะของการแพร่กระจายในระยะแรก (5-7 วัน) - เยื่อบุโพรงมดลูกหนาขึ้นถึง 4-6 มม. แต่ echogenicity ยังคงต่ำโครงสร้างของชั้นนี้เป็นเนื้อเดียวกัน
- ระยะของการแพร่กระจายปานกลาง (7-10 วัน) - ความแตกต่างเพียงอย่างเดียวระหว่างภาพอัลตราซาวนด์กับระยะก่อนหน้าคือความหนาของเยื่อบุโพรงมดลูกสูงถึง 8-9 มม.
- ระยะของการแพร่กระจายในช่วงปลาย (10-14 วัน) มีลักษณะความหนาที่เพิ่มขึ้น (สูงถึง 9-14 มม.) และ echogenicity ของเยื่อบุโพรงมดลูก
ในประเภทของมวลที่มีความหนาของ myometrial กระจาย myometrium นั้นหนาขึ้นและมันแสดง echogenicity ที่ต่างกัน และความประทับใจนั้นแสดงเป็น adenomyosis ในการศึกษาปัจจุบัน แม้ว่าการค้นพบ Doppler แบบสีและ Doppler แบบพัลซิ่งจะไม่เฉพาะเจาะจง แต่ศักยภาพของมะเร็งนั้นได้รับการแนะนำจากหลอดเลือดที่กระจัดกระจายอย่างไม่สม่ำเสมอและการไหลของอิมพีแดนซ์มวลต่ำ
การเตรียมอัลตราซาวนด์ของมดลูกและอวัยวะอื่น ๆ ในอุ้งเชิงกราน
เนื้องอกในมดลูก: การศึกษาทางคลินิกของผู้ป่วย 119 ราย Endometrial stromal sarcoma และ endometrial sarcoma ที่มีความแตกต่างต่ำ เนื้องอกในมดลูกหรือที่เรียกว่า leiomyomas เป็นเนื้องอกในมดลูกที่พบได้บ่อยที่สุด แม้ว่าจะไม่เป็นพิษเป็นภัย แต่ก็สามารถเชื่อมโยงกับความเจ็บป่วยที่สำคัญและเป็นสัญญาณที่พบบ่อยที่สุดของการตัดมดลูก มักถูกค้นพบโดยบังเอิญเมื่อทำการแสดงภาพด้วยเหตุผลอื่น โดยปกติแล้วจะจดจำได้ง่าย แต่ไฟโบรมาที่เสื่อมลงอาจมีลักษณะที่ผิดปกติ
ระยะของการหลั่งเร็ว (15-18 วัน) - ความหนาของเยื่อบุมดลูกยังคงดำเนินต่อไปแม้ว่าจะช้าลง แต่ความหนาของหลังถึง 11-16 มม. เมื่อสิ้นสุดระยะ echogenicity ของ endometrium จะเริ่มเพิ่มขึ้นอย่างไม่สม่ำเสมอ เริ่มจาก myometrium ไปจนถึงโพรงมดลูก ส่งผลให้บริเวณที่มี echogenicity ลดลงในใจกลางของมดลูก
- ระยะของการหลั่งปานกลาง (18-23 วัน) - ความหนาของเยื่อบุโพรงมดลูกจะสูงสุดสำหรับรอบทั้งหมด (12-18 มม.), echogenicity ยังเพิ่มขึ้นอย่างต่อเนื่อง, พื้นที่ hypoechoic ในใจกลางของมดลูกจะมองไม่เห็น
- ระยะการหลั่งช้า (23-27 วัน) - ความหนาของเยื่อบุโพรงมดลูกลดลงเหลือ 11-16 มม. โครงสร้างของมันจะไม่เหมือนกันมีจุดโฟกัสที่มี echogenicity เพิ่มขึ้น การไม่มีการเปลี่ยนแปลงดังกล่าวในขั้นตอนนี้ของรอบประจำเดือนบ่งชี้ถึงการลดลงของเยื่อบุโพรงมดลูก - การเตรียมการสำหรับการฝังตัวของตัวอ่อนหลังจากการปฏิสนธิที่ประสบความสำเร็จ
ในบทความนี้ เราจะอธิบายอาการของเนื้องอกในมดลูกทั้งแบบปกติและแบบผิดปกติ เนื้องอกแบบผิดปกติ และปรากฏการณ์ไฟโบรติกเลียนแบบในรูปแบบภาพต่างๆ ความรู้เกี่ยวกับอาการต่างๆ ของไฟโบรมาในการถ่ายภาพมีความสำคัญเนื่องจากช่วยให้สามารถวินิจฉัยได้ทันท่วงทีและเป็นแนวทางในการรักษา
การก่อตัวของ hypoechoic หมายถึงอะไร?
เนื้องอกในมดลูกหรือที่เรียกว่า leiomyomas หรือ fibroids คือการเจริญเติบโตของมดลูกที่พบได้บ่อยที่สุด พวกมันเป็นเนื้องอกที่ไม่ร้ายแรงของกล้ามเนื้อเรียบที่มีเนื้อเยื่อเกี่ยวพันเป็นเส้น ๆ ในปริมาณที่แตกต่างกัน Fibromas มักเกิดใน myometrium แต่บางครั้งอาจเกิดขึ้นที่ปากมดลูก เอ็นกว้าง หรือรังไข่ มีจำนวนมากใน 84% ของผู้หญิง วัยแรกรุ่นที่มีประจำเดือนและโรคอ้วนเป็นปัจจัยเสี่ยงในการพัฒนาเนื้องอก ซึ่งอาจเกิดจากการได้รับฮอร์โมนเอสโตรเจนเพิ่มขึ้น
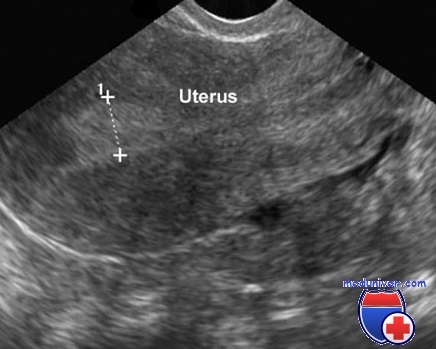
กำลังเรียน เยื่อบุโพรงมดลูกในพลวัตหรืออย่างน้อยคำอธิบายลักษณะของมันในวันที่กำหนดอย่างแม่นยำของรอบ (ถ้าผู้หญิงเก็บปฏิทิน) ช่วยให้ไม่เพียง แต่เพื่อตรวจสอบการปรากฏตัวของโรคในชั้นนี้ แต่ยังกำหนดลักษณะของรอบประจำเดือนทั้งหมด การเปลี่ยนแปลงซึ่งอาจเกิดจากความผิดปกติของต่อมไร้ท่อต่างๆ
การจำแนกประเภทและลักษณะทางจุลพยาธิวิทยา
น้อยครั้งนักที่ผู้ป่วยจะมีอาการไฮโดรนีไฟรซิสหรือลำไส้อุดตัน เนื้องอกในมดลูกแบ่งตามตำแหน่งเป็น submucosal, intramuscular หรือ subserous เนื้องอกในรักแร้บางครั้งอาจถูกเจาะและย้อยเข้าไปในคลองปากมดลูกหรือช่องคลอด
การเปลี่ยนแปลงโครงสร้างของมดลูกคืออะไร
ควรทำการสแกนทั้งช่องท้องและช่องท้อง การสแกนผ่านช่องคลอดมีความไวมากกว่าสำหรับการวินิจฉัยเนื้องอกขนาดเล็ก อย่างไรก็ตามเมื่อมดลูกมีขนาดใหญ่หรือกลับด้าน fibular fundus อาจมองไม่เห็น มุมมองช่องท้องมักมีค่าจำกัดหากผู้ป่วยเป็นโรคอ้วน
โพรงมดลูก- ดังที่ได้กล่าวไปแล้วขนาดของโพรงมดลูกอาจแตกต่างกันมากขึ้นอยู่กับระยะของรอบประจำเดือนและความหนาของเยื่อบุโพรงมดลูก อย่างไรก็ตามไม่ว่าในกรณีใดพื้นผิวด้านในของมดลูกควรมีความชัดเจนและสม่ำเสมอและไม่ควรมีการก่อตัวของ echogenic ต่างๆในโพรง - ความคลุมเครือของรูปทรงบ่งบอกถึงกระบวนการอักเสบ (endometritis) และการก่อตัวของ hyperechoic คือติ่งเนื้อหรือเนื้องอก ของมดลูก
โดยทั่วไปแล้ว เนื้องอกเนื้องอกจะปรากฏเป็นก้อนแข็งและมีลักษณะหมุนวน พวกเขามักจะมี echogenicity คล้ายกับ myometrium แต่บางครั้งอาจมีภาวะ hypoechoic แม้แต่เนื้องอกที่ไม่ได้กลายเป็นแคลเซียมก็มักจะแสดงระดับของเงาอะคูสติกด้านหลัง (รูปที่ 6) แม้ว่าสิ่งนี้จะเด่นชัดกว่าในเนื้องอกที่กลายเป็นแคลเซียม บางครั้งไฟโบรมาขนาดใหญ่อาจทำให้เกิดการอุดตันของท่อไตในภาวะไฮโดรนีไฟรซิสทุติยภูมิ
การค้นพบโดยทั่วไปคือมดลูกขนาดใหญ่ ผิดปกติ หรือมีมวลต่อเนื่องกับมดลูก ไฟโบรมาที่เสื่อมสภาพอาจดูซับซ้อนและมีพื้นที่ของการลดทอนของของเหลว การกลายเป็นปูนเกิดขึ้นในประมาณ 4% ของเนื้องอกและมักจะเป็นเนื้อแน่นและไม่เป็นรูปเป็นร่าง
ปากมดลูก- ขนาดของมันยังขึ้นอยู่กับการตั้งครรภ์และการคลอดบุตรเป็นส่วนใหญ่ ความยาว ความหนา และความกว้างของปากมดลูกเป็นเกณฑ์การวินิจฉัยที่สำคัญสำหรับมะเร็งปากมดลูก ในผู้หญิงที่ไม่สามารถทนต่อการตั้งครรภ์ได้ ขนาดของปากมดลูกคือ 29 มม. * 26 มม. * 29 มม. หากมีการตั้งครรภ์ที่ถูกขัดจังหวะขนาดของปากมดลูกจะเพิ่มขึ้น 1-2 มม. หลังคลอดจะมีขนาด 34 มม. * 29 มม. * 33 มม. คลองปากมดลูกควรมีความหนา 2-3 มม. และมีภาวะน้ำตาลในเลือดต่ำเนื่องจากเต็มไปด้วยเมือก การขยายตัวของคลองหรือการเปลี่ยนแปลงโครงสร้างของปากมดลูกที่ตรวจพบโดยอัลตราซาวนด์ของอวัยวะในอุ้งเชิงกรานเป็นสาเหตุของการตรวจโดยนรีแพทย์และทำการตรวจวิเคราะห์เนื่องจากสาเหตุของการเปลี่ยนแปลงอาจเป็นอาการอักเสบหรือบวม ของปากมดลูก
รังไข่ยังได้รับการเปลี่ยนแปลงที่สำคัญในระหว่างรอบเดือนและมีเพียงพอ โครงสร้างที่ซับซ้อน. ขนาดปกติของรังไข่ในวันที่ 3-5 ของรอบคือ 30 มม. * 19 มม. * 27 มม. แต่ความผันผวนของบรรทัดฐานสำหรับผู้หญิงที่แตกต่างกันอาจสูงถึง 10 มม. พื้นผิวของรังไข่มีความชัดเจนและเป็นหลุมเป็นบ่อในโครงสร้างภายในมีไขกระดูกที่มี echogenicity ปานกลางซึ่งประกอบด้วยเนื้อเยื่อที่เป็นเส้น ๆ และชั้นเยื่อหุ้มสมองที่มีการรวมตัวของ aechogenic - รูขุมขนที่มีของเหลว ในช่วงเริ่มต้นของรอบประจำเดือน ขนาดของรังไข่ด้านขวาและด้านซ้ายโดยทั่วไปจะเท่ากัน หลังจากนั้นอันหนึ่งจะมีขนาดใหญ่กว่าอีกอันหนึ่งเนื่องจากรูขุมขนที่กำลังพัฒนา ในวันที่ 3-5 เยื่อหุ้มสมองของรังไข่ทั้งสองมี 10-12 aechogenic ก่อตัว ขนาด 3-4มม. ในวันที่ 7-9 ของรอบประจำเดือนสามารถระบุรูขุมขนที่กำลังพัฒนาได้ซึ่งเส้นผ่านศูนย์กลางจะกลายเป็น 10-11 มม. ในขณะที่ขนาดของรูขุมขนอื่น ๆ จะค่อยๆลดลงและเริ่มหายไป ในอนาคตขนาดของรูขุมขนจะเพิ่มขึ้น 2-3 มม. ต่อวันจนถึงการตกไข่ (14-15 วัน) เมื่อเส้นผ่านศูนย์กลาง 20-25 มม. ในช่วงครึ่งหลังของรอบประจำเดือนหลังจากการตกไข่ในวันที่ 15-19 บริเวณที่มี echogenicity ไม่เท่ากันจะเกิดขึ้นที่บริเวณรูขุมขน - corpus luteum ซึ่งมีเส้นผ่านศูนย์กลาง 15-18 มม. ในช่วงวันที่ 19-23 ของรอบเดือน สีเหลืองจะเติบโตเพิ่มขึ้นเป็น 23-27 มม. ในขณะที่ echogenicity จะลดลง ในวันที่ 24-27 Corpus luteum เริ่มลดลงอย่างรวดเร็วโดยไม่ได้ถูกกำหนดโดยการมีประจำเดือน การเก็บรักษาและการเพิ่มขึ้นหลังจากวันที่ 23 ของรอบบ่งชี้ถึงความคิด
ท่อนำไข่ในกรณีส่วนใหญ่ไม่ได้กำหนดโดยอัลตราซาวนด์ของอวัยวะในอุ้งเชิงกราน การปรากฏตัวของพวกเขาในระหว่างการศึกษาอาจบ่งชี้ถึงการอักเสบ พื้นที่ที่มีเสียงสะท้อนมากเกินไปในบริเวณท่อนำไข่ที่ไม่สม่ำเสมอบ่งชี้ถึงการตั้งครรภ์นอกมดลูก (ท่อนำไข่)
หลังปกติ มดลูกกำหนดของเหลวจำนวนเล็กน้อยซึ่งมีอยู่ในช่องว่างหลังมดลูก ช่องท้อง(ดักลาสสเปซ). การเพิ่มขึ้นของปริมาณของเหลวที่อยู่หลังมดลูกหรือการปรากฏตัวของมันที่ด้านข้างหรือด้านหน้าของอวัยวะ บ่งชี้ถึงการอักเสบของเนื้อเยื่อรอบๆ มดลูก (parametritis)
สารบัญของเรื่อง "การละเมิดการเผาผลาญโซเดียมและโพแทสเซียม":Echogenicity เป็นหนึ่งในพารามิเตอร์อัลตราซาวนด์ที่สำคัญที่สุด ช่วยให้คุณสามารถกำหนดระดับความหนาแน่นของอวัยวะและเนื้อเยื่อและวิเคราะห์โครงสร้างได้ดังนั้นจึงใช้ในการวินิจฉัยโรคต่างๆ อวัยวะภายใน. อวัยวะที่มีการอ้างอิงหรือปกติ echogenicity คือตับที่แข็งแรง ดังนั้น เพื่อกำหนดความหนาแน่นและโครงสร้างของอวัยวะ มักจะเปรียบเทียบค่า echogenicity กับดัชนี echogenicity ของตับ
echogenicity ที่เพิ่มขึ้นคืออะไร?
อวัยวะและเนื้อเยื่อในร่างกายมนุษย์มีความหนาแน่นต่างกัน บางส่วนส่งสัญญาณอัลตราโซนิกได้อย่างอิสระ ในขณะที่ส่วนอื่นมีความหนาแน่นสูงกว่า ซึ่งการสะท้อนของคลื่นอัลตราโซนิกจะเกิดขึ้นด้วยความเร็วที่สูงกว่า หากการตรวจอัลตราซาวนด์พบบริเวณที่มีความหนาแน่นเกินเกณฑ์ปกติ ปรากฏการณ์นี้เรียกว่า echogenicity ที่เพิ่มขึ้น (ความหนาแน่นของเสียงก้อง) หรือความหนาแน่นของเสียงสูง
ในกระบวนการอัลตราซาวนด์แพทย์สามารถใช้คำต่อไปนี้เพื่ออธิบายพารามิเตอร์ของ echogenicity:
- Isoechogeneity - ความหนาแน่นของเสียงสะท้อนเฉลี่ย (ปกติ) ซึ่งแสดงบนหน้าจอของเครื่องอัลตราซาวนด์โดยวัตถุและพื้นที่สีเทา
- Hypoechogenicity - ลดความหนาแน่นของเสียงสะท้อนซึ่งได้รับการวินิจฉัยว่าเป็นสีเข้ม
- Hyperechogenicity - เพิ่มความหนาแน่นของเสียงสะท้อนในรูปแบบของพื้นที่สีขาว
ภาพนี้แสดงอัลตราซาวนด์ของผู้หญิงเพื่ออธิบายพารามิเตอร์ของ echogenicity
พื้นที่ที่สังเกตเห็นความหนาแน่นของเสียงสูงบนหน้าจอของเครื่องอัลตราซาวนด์จะดูเหมือนพื้นที่สว่างที่มีความสว่างต่างกัน แพทย์อาจตั้งสมมติฐานเกี่ยวกับการปรากฏตัวของโรคบางอย่างทั้งนี้ขึ้นอยู่กับตำแหน่งขนาดและระดับความสว่างของพื้นที่ดังกล่าว แต่โดยปกติแล้วผลการสแกนอัลตราซาวนด์เพียงครั้งเดียวไม่เพียงพอสำหรับการวินิจฉัยที่ถูกต้อง และเพื่อที่จะได้ข้อสรุปขั้นสุดท้ายเกี่ยวกับที่มาของเนื้องอกที่ตรวจพบ แพทย์จำเป็นต้องศึกษาเพิ่มเติมเฉพาะทาง
สาเหตุของ echogenicity ที่เพิ่มขึ้นของมดลูก
ผลการสแกนอัลตราซาวนด์ของมดลูกที่แข็งแรงแสดงให้เห็นว่ามีโครงสร้าง echostructure ที่เป็นเนื้อเดียวกัน และผนังของมดลูกมี echogenicity เหมือนกับปกติ นั่นคือตับที่แข็งแรง หากตัวบ่งชี้นี้สูงขึ้นในโพรง ผนัง หรือปากมดลูก แพทย์มีเหตุผลที่จะสงสัยว่ามีเนื้องอก เนื้องอก และเนื้องอกทางพยาธิวิทยาอื่นๆ
ความหนาแน่นของเสียงที่เพิ่มขึ้นของมดลูกอาจบ่งบอกถึงโรคและโรคต่อไปนี้:
- กระบวนการอักเสบ
- ไมโอมา;
- ไฟโบรมา;
- ติ่ง;
- เนื้องอก;
- เยื่อบุโพรงมดลูกเจริญผิดที่
คุณสามารถเรียนรู้เพิ่มเติมเกี่ยวกับโรคเช่นเนื้องอกโดยดูวิดีโอนี้:
นอกจากนี้ยังใช้ตัวบ่งชี้ความหนาแน่นของเสียงของมดลูกเพื่อวินิจฉัยภาวะแทรกซ้อนหลังคลอด ที่พบบ่อยที่สุดคือการคงตัวของเนื้อเยื่อรกและมดลูกอักเสบหลังคลอด เนื้องอก echogenic ต่อไปนี้บ่งชี้ว่ามีโรคเหล่านี้:
- ด้วยการเก็บรักษาเนื้อเยื่อรก การก่อตัวมีลักษณะโครงสร้างเป็นรูพรุนและรูปทรงที่ไม่สม่ำเสมอ
- เมื่อมีติ่งเนื้อรก การก่อตัวจะมีรูปร่างเป็นวงรีและมีความหนาแน่นของเสียงที่สูงมาก
- ด้วยการพัฒนาของ endometritis หลังคลอดพบว่ามีการก่อตัวหลายอย่างที่มี echogenicity ที่แตกต่างกันและยังมีการวินิจฉัยความหนาแน่นของเสียงสะท้อนที่เพิ่มขึ้นของผนังโพรงมดลูกด้วย
หากมีการสังเกต echogenicity สูงในผนังของมดลูก นี่อาจบ่งบอกถึงการพัฒนาของมะเร็งเยื่อบุโพรงมดลูกหรือ hyperplasia ของเยื่อบุมดลูก ในบางกรณีความหนาแน่นของเสียงสะท้อนที่เพิ่มขึ้นของเยื่อบุโพรงมดลูกเป็นบรรทัดฐานทางสรีรวิทยาเนื่องจากเกิดจากลักษณะเฉพาะของรอบประจำเดือน ตัวอย่างเช่นสามารถสังเกตปรากฏการณ์ดังกล่าวด้วยอัลตราซาวนด์ได้ในระยะที่สองของรอบประจำเดือน นอกจากนี้ ความหนาแน่นของเสียงในเยื่อบุโพรงมดลูกสูงมักได้รับการวินิจฉัยในช่วงระยะหลั่งของรอบประจำเดือน ซึ่งจะเริ่มทันทีหลังการตกไข่และกินเวลาจนกระทั่งเริ่มมีเลือดออกประจำเดือน แพทย์ควรคำนึงถึงปัจจัยดังกล่าวทั้งหมดเมื่อทำการสแกนอัลตราซาวนด์
คุณสามารถเรียนรู้เพิ่มเติมเกี่ยวกับมะเร็งเยื่อบุโพรงมดลูกหลังจากดูวิดีโอนี้:
สตรีวัยหมดระดูก็อาจมีบ้าง คุณสมบัติทางสรีรวิทยาที่ส่งผลต่อเอคโคจีนิตี้ ในผู้ป่วยประเภทนี้ อัลตราซาวนด์สามารถตรวจพบพื้นที่สีขาวเล็กๆ ในโพรงมดลูก ซึ่งไม่ใช่สัญญาณของโรค อาจเกิดขึ้นเนื่องจากการขูดมดลูกก่อนหน้านี้ของผนังโพรงมดลูกหรือเป็นตัวแทนของเนื้อเยื่อที่เหลือ
บางครั้งในระหว่างการอัลตราซาวนด์จะพบพื้นที่สีขาวขนาดเล็กมากในโพรงมดลูกซึ่งคล้ายกับจุดสว่างซึ่งอาจแสดงถึงการกลายเป็นปูน การกลายเป็นปูนถือเป็นการก่อตัวที่ค่อนข้างปลอดภัย เป็นการสะสมของเกลือแคลเซียมที่เกิดขึ้นในพื้นที่ที่เคยสัมผัสมาก่อน กระบวนการอักเสบและเกิดแผลเป็นที่เนื้อเยื่อ