Что лучше низкий порог отсечки или высокий. Пренатальный скрининг. Какие плюсы и минусы скрининга?
Будущая мама всегда проходит множество обследований, из которых очень важными являются двойной и тройной тесты. «Двойной тест» помогает заподозрить о серьезных отклонениях в развитии плода, а так же врожденные заболевания. Любая будущая мамочка всегда волнуется о здоровье своего будущего ребенка, ее волнует, чтобы не было у ее ребенка ни каких патологий в развитии, ни в росте, ни в весе, чтобы у малыша не было отклонений и генетических пороков. Для этого врачи назначают пройти на особое обследование – это . Такое исследование поможет обнаружить у ребенка синдромы Дауна, Эдвардса, а так же анэнцефалию, что означает дефект нервной трубки, и т.д. Но все эти анализы никогда не ставят окончательный диагноз, только лишь риск.
Даун-синдром - наиболее распространенная генетическая причина умственной отсталости. Риск трисомии 21 напрямую связан с возрастом матери. Все формы пренатального тестирования синдрома Дауна должны быть добровольными. При обращении пациентов с вариантами пренатального скрининга и диагностического тестирования следует использовать недиагностический подход. Пациентам, которым будет назначено 35 лет или старше, должны быть предложены выборки хорионного ворсинок или. Женщинам моложе 35 лет следует предлагать скрининг на сыворотку матери по 16-18 недель беременности.
Пренатальный скрининг всегда проводится два раза за беременность: первый раз на одиннадцатой – тринадцатой недели, а второй раз на восемнадцатой – двадцать первой неделе. Такое обследование – это сочетание и , что определяет специфические плацентарные белки, что имеет свое название – «двойной тест». Такая процедура включает в себя – и биохимический скрининг. Такие тесты безопасные и абсолютно не влияют на здоровье мамочки и малыша. Врачи рекомендуют проводить «двойной тест» при беременности всем беременным. Эти исследования могут помочь обнаружить хромосомные отклонения, но никак не ставят точного диагноза. Например, если изменена двадцать первая хромосома, то это синдром Дауна. Например, если изменена восемнадцатая хромосома, то это синдром Эдвардса.
Маркеры материнской сыворотки, используемые для скрининга трисомии 21, представляют собой альфа-фетопротеин, неконъюгированный эстриол и хорионический гонадотропин человека. Использование ультразвука для оценки гестационного возраста повышает чувствительность и специфичность скрининга сыворотки у матери.
Этиология и клинические проявления
Даун синдром - это переменная комбинация врожденных пороков развития, вызванных трисомией. Пренатальная диагностика трисомии 21 позволяет родителям выбирать продолжение или прекращение затронутой беременности. Трисомия 21 присутствует у 95% лиц с синдромом Дауна. Мозаичность, смесь нормальных диплоидных и трисомических клеток 21, происходит в 2%. Остальные 3% имеют транскрипцию Робертсона, в которой все или часть дополнительной хромосомы 21 слиты с другой хромосомой. Большинство транслокаций хромосомы-21 являются спорадическими.
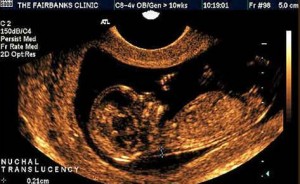
Как проводится «двойной тест» на беременность? Мамочка утром натощак идет сдавать кровь с вены, что определяет два показателя: ; PAPP-A, плазменного протеина A, который связан с беременностью. И если существуют изменения этих белков, то это значит, что есть риск у плода хромосомных нарушений. Еще нужно сделать УЗИ воротниковой зоны плода, что показывает, есть или нет жидкости на поверхности шеи плода. Когда врач обнаружил, что малыш головку разгибает, то такое значение может увеличиваться на шесть десятых миллиметра, а если сгибает, тогда уменьшаться на четыре десятых миллиметра. То есть, итого значение составляет три миллиметра. Обычно, когда цифры высокие, то есть риск патологии.
Частота дисморфических знаков у новорожденных с трисомией 21
Однако некоторые из них унаследованы от родителя, который переносит транслокацию, сбалансированную удалением хромосом. Молекулярно-генетические исследования показывают, что 95% случаев трисомии 21 являются результатом недиссекции во время мейотического деления первичного ооцита. Точный механизм этой мейотической ошибки остается неизвестным. Большинство трисомы 21 беременностей оказываются нежизнеспособными. Только четверть плодов с трисомией 21 выживают до срока.
Люди с синдромом Дауна обычно имеют умеренную или умеренную умственную отсталость. В некоторых случаях умственная отсталость может быть серьезной. Дети школьного возраста с синдромом Дауна часто испытывают трудности с навыками языка, общения и решения проблем. Взрослые с синдромом Дауна имеют высокую распространенность ранней болезни Альцгеймера, что еще больше ухудшает когнитивную функцию.
Многие будущие родители обеспокоены тем, что их ребенок может родиться с синдром Дауна или другими хромосомными аномалиями. Пренатальный скрининг помогает оценить вероятность наличия у ребенка патологий. Полученные результаты могут помочь в принятии решения о необходимости инвазивной диагностики, чтобы узнать наверняка о состоянии ребенка. С помощью скрининга можно лишь узнать, насколько велика вероятность наличия патологий у ребенка, но только инвазивная диагностика, например, амниоцентез, поможет определить, если ли патология на самом деле. Скрининги не представляют риска для мамы или ребенка, в то время как инвазивная диагностика действительно несет небольшой риск выкидыша.
Заболеваемость некоторыми связанными медицинскими осложнениями у лиц с синдромом Дауна
Частота трисомии плода напрямую связана с возрастом матери. Исторически, материнский возраст можно рассматривать как первый «скрининг-тест» для аномалий хромосом плода. В возрасте 35 лет распространенность трисомии 21 второго триместра приближается к оценочному риску потери эмбриона из-за амниоцентеза. Таким образом, возраст 35 был выбран в качестве отсечения отсечения - порога риска, при котором предлагается диагностическое тестирование.
Как понять результаты скрининга?
Если бы все беременные женщины в возрасте 35 лет и старше предпочли амниоцентез, было обнаружено около 30 процентов трисомии 21 беременностей. Женщины моложе 35 лет рожают около 70 процентов младенцев с синдромом Дауна. Маточная сывороточная скрининг может позволить выявить беременность трисомии 21 у женщин в этой младшей возрастной группе.
Что такое хромосомные аномалии?
Хромосомы – это нитевидные структуры в каждой клетке, которые являются носителями генов. У большинства людей в каждой клетке (кроме половых) содержатся 46 хромосом. Каждая хромосома совпадает с соответствующей хромосомой от другого родителя, образуя 23 пронумерованных пары. Таким образом, каждая пара состоит из одной хромосомы от матери и одной от отца. Половые клетки (яйцеклетки и сперматозоиды) содержат по 23 хромосомы. Во время оплодотворения яйцеклетка сливается со сперматозоидом и получается полный набор из 46 хромосом.
Альфа-фетопротеин, неконъюгированный эстриол и хорионический гонадотропин человека являются маркерами сыворотки, наиболее широко используемыми для скрининга синдрома Дауна. Уровни материнской сыворотки каждого из этих белков и стероидных гормонов варьируются в зависимости от гестационного возраста беременности.
Нормативы ультразвуковой диагностики I скрининга
Тройной тест обычно проводится через 15-18 недель беременности. Уровень каждого маркера сыворотки измеряется и сообщается как кратное средней для женщин с беременностью того же возраста гестации, что и у пациента. Вероятность трисомии 21 рассчитывается на основе каждого из результатов маркера сыворотки И возраст пациента. Общая информация о риске трисомии 21 сообщается клиницисту.
Биологические ошибки могут возникать на ранних стадиях деления клеток, вызывая отклонения в хромосомах. Например, некоторые дети развиваются с 47 хромосомами: вместо 23 пар, у них 22 пары и одни набор из 3 хромосом. Такая аномалия называется трисомией.
Часто у женщины, забеременевшей ребенком с аномальным количеством хромосом, происходит выкидыш, как правило, на ранних сроках. Но с некоторыми хромосомными аномалиями ребенок может выжить и родиться с проблемами развития и врожденными дефектами, которые могут быть как незначительными, так и тяжелыми. Синдром Дауна, известный также как трисомия 21, происходит, когда ребенок имеет дополнительную (третью) копию 21-ой хромосомы вместо нормальных двух. Синдром Дауна является самой распространенной хромосомной аномалией, с которой рождаются дети.
Тройной тест может обнаружить 60 процентов трисомии 21 беременностей; Он имеет ложноположительную ставку в 5 процентов. Вероятность того, что у плода, имеющего трисомию 21, у пациента с положительным тестом, составляет около 2%. Нормальный результат уменьшает вероятность трисомии 21, но не исключает ее. Эффективность теста может быть немного улучшена за счет корректировки веса матери, этнической группы и инсулинозависимого сахарного диабета.
Для женщин 35 лет и старше, скрининг на сыворотку у матерей может дать индивидуальную оценку вероятности трисомии плода. Однако тройной тест не выявил от 10 до 15 процентов трисомии 21 беременности у женщин в этой более старшей возрастной группе. Практические стандарты показывают, что для женщин в возрасте 35 лет и старше анализ на сыворотку у матерей не следует предлагать в качестве эквивалентной альтернативы амниоцентезу или хорионному отбору ворсинок. - Руководящие принципы, опубликованные Американским колледжем акушеров и гинекологов, гласят, что скрининг на сыворотку у матерей может предлагаться «в качестве варианта для тех женщин, которые не принимают риск амниоцентеза или выборки хорионического ворсинок или которые хотят получить эту дополнительную информацию до Решение об амниоцентезе».
Другими распространенными хромосомными аномалиями, с которыми могут родиться дети, являются трисомия 18 и трисомия 13. Эти нарушения практически всегда связаны с глубокой умственной отсталостью и другими врожденными пороками развития. Такие дети, если доживают до рождения, то редко живут более чем несколько месяцев. Хотя некоторые из них могут прожить пару лет.
Оценка гестационного возраста с помощью ультразвукового исследования повышает эффективность тройного теста. Было обнаружено, что в одном из исследований было установлено, что использование ультразвука повышает чувствительность тройного теста с 60 до 74 процентов и снижает начальную ложноположительную скорость с 9 до 5 процентов. Когда это возможно, ультразвуковая оценка гестационного возраста должна быть предоставлена в лабораторию вместо назначенного срока, основанного на последнем менструальном периоде пациента.
Диаметр бипариота обеспечивает наилучшую оценку гестационного возраста для этой цели. Его нельзя использовать, поскольку этот параметр недооценивает гестационный возраст плодов с помощью трисомии. Ультразвуковая оценка второго триместра может быть полезна для прогнозирования вероятности трисомии 21 при беременности при повышенном риске. Этот метод оценки может быть полезен, когда амниоцентез рассматривается у пациента с продвинутым материнским возрастом или положительными результатами тройного теста.
У любых родителей может быть ребенок с аномалиями, но с возрастом матери этот риск увеличивается. Например, шансы родить ребенка с синдромом Дауна увеличиваются примерно от 1 к 1040 в возрасте 25 лет до 1 к 75 в возрасте 40 лет.
Что я могу узнать, сделав скрининг?
Для скрининга используются образцы крови и результаты ультразвуковых исследований, чтобы определить, какая вероятность того, что у ребенка есть хромосомные отклонения, в том числе синдром Дауна или некоторые другие врожденные пороки развития (например, дефекты развития нервной трубки). Это неинвазивный метод (имеется в виду, что в данном случае нет необходимости вставлять иглу в матку), поэтому он не представляет никакой опасности для матери или ребенка.
Ультрасонографические результаты, связанные с синдромом плода вниз
Ультразвуковое измерение затылочной полупрозрачности изучалось самостоятельно и в сочетании с новыми биохимическими маркерами как потенциально полезный скрининг-тест первого триместра для трисомии. Оценки состоят в том, что скрининг в первом триместре с помощью материнского возраста и измерение затылочной полупрозрачности может обеспечить обнаружение трисомы 21 Ставка 63%, с 5-процентным ложноположительным показателем. Дальнейшее изучение клинической полезности и надежности скрининга первого триместра продолжается.
Результат скрининга не является диагнозом, это лишь оценка Вашего индивидуального риска. С помощью скрининга можно выявить около 90% беременностей с хромосомными патологиями. Результаты обследования представляются в виде соотношения, которое отображает вероятность наличия патологии, основанное на результатах анализов, возраста матери и других параметров. Эта информация может помочь решить, необходимо ли прибегнуть к инвазивным методам диагностики (амниоцентез, кордоцентез и т.д.).
Если у пациента была беременность трисомии 21 в прошлом, риск рецидива в последующей беременности увеличивается примерно на 1% выше базового риска, определяемого по материнскому возрасту. Диагностика транслокации хромосомы-21 у плода или новорожденного является показателем кариотипического анализа обоих родителей. Если оба родителя имеют нормальные кариотипы, риск рецидива составляет 2-3%. Если один из родителей несет сбалансированную транслокацию, риск рецидива зависит от пола родителя-носителя и специфических хромосом, которые слиты.
Значение семейной истории синдрома Дауна зависит от кариотипа пострадавшего человека. Если у пробанда есть трисомия 21, вероятность беременности трисомии 21 минимально увеличивается для членов семьи, кроме родителей. Если у пробанда есть транслокация хромосомы-21 или если неизвестен кариотип, членам семьи следует предложить генетическое консультирование и анализ кариотипа.
С помощью внутриутробной диагностики плода, например, биопсии ворсин хориона, амниоцентеза, можно с более чем 99% уверенностью определить, есть ли у ребенка хромосомные аномалии. Такая диагностика помогает определить несколько сотен генетических заболеваний путем анализа генетической структуры клеток плода или плаценты. Однако, при инвазивной диагностике существует небольшой риск выкидыша.
Амниоцентез второго триместра использовался наиболее широко, и безопасность этого метода продолжает улучшаться по мере достижения технических достижений. Прибор хорионического ворсинки дает возможность для диагностики первого триместра, когда выборное прерывание беременности несет самый низкий риск материнской заболеваемости по сравнению с риском во втором и третьем триместрах. Ранний амниоцентез дает аналогичное преимущество, но скорость потери плода, связанная с этим методом, выше, чем у хорионной выборки ворсинок.
Процедуры пренатальной генетической диагностики
Анализ кариотипа обычно требует от семи до десяти дней. Современные подходы к пренатальной диагностике. Оценка риска синдрома Дауна начинается с первого предродового визита. При обсуждении методов пренатального скрининга и диагностического тестирования следует использовать недиагностический подход.
Хромосомные патологии невозможно «исправить» или вылечить. Если ребенку поставили такой диагноз, можно подготовиться к рождению ребенка с определенными проблемами в развитии или прервать беременность.
Какие плюсы и минусы скрининга?
Преимущество скрининга в том, что он дает информацию о вероятности наличия у ребенка хромосомных патологий, но без риска выкидыша, связанного с инвазивной диагностикой.
Информированное согласие на тестирование должно быть задокументировано на диаграмме пациента. Консультации с медицинским генетиком или генетическим консультантом следует искать, если предыдущая беременность осложняется хромосомной аномалией или если известно, что у одного из родителей имеется сбалансированная транслокация.
Женщинам, которым будет назначено 35 лет или старше, следует назначить хорионический выбор ворсинок или амниоцентез второго триместра. Этим пациентам может быть предложено скрининг сыворотки у матерей и ультразвуковая оценка, прежде чем они примут решение об амниоцентезе, при условии, что им сообщили об ограниченной чувствительности неинвазивного тестирования.
Но скрининг имеет и недостатки. Он не всегда помогает выявить все случаи патологий. По результату скрининга у ребенка могут быть низкие риски, а на самом деле патология есть. Это называется ложноотрицательный результат, и применение инвазивной диагностики, которая выявила бы проблему, в большинстве таких случаев даже не будет рассматриваться.
Женщинам моложе 35 лет следует предлагать скрининг на сыворотку у матери с 15 до 18 недель «беременность». Им следует посоветовать о несовершенной чувствительности скрининга на сыворотку у матери и возможность того, что ложноположительный результат может привести к инвазивному тестированию. Пациенты, которые получают новости об аномальных результатах, часто испытывают значительное беспокойство. Этих пациентов можно успокоить, зная, что вероятность синдрома Дауна мала, даже после положительного тройного теста.
Необходимо предложить ультразвук и амниоцентез. Следует обсудить риск потери эмбриона из амниоцентеза. Если диагностическое тестирование выявляет трисомию плода 21, родителям должна быть предоставлена текущая точная информация о синдроме Дауна и помощь в принятии решения о ходе действий. Их варианты включают продолжение беременности и воспитание ребенка, продолжение беременности и поиск места усыновления для ребенка или прекращение беременности. Консультация с генетическим консультантом, медицинским генетиком или педиатром в области развития может быть полезна для решения проблем родителей и содействия их процессу принятия решений.
И, наоборот, по результатам скрининга у ребенка может быть высокая вероятность наличия хромосомных аномалий, в то время как ребенок абсолютно здоров (ложноположительный результат). Такой результат может стать причиной проведения не обязательных в данном случае дополнительных обследований и излишнего беспокойства о здоровье ребенка.
Делать или не делать скрининг?
Скрининг не является обязательным обследованием, но его рекомендуется проходить всем женщинам, независимо от возраста и состояния здоровья, так как известно, что около 80% детей с синдромом Дауна рождаются в обычных семьях у женщин до 35 лет.
Дополнительную информацию о скрининге можно получить у своего гинеколога или проконсультироваться с генетиком. Но, в конечном счете, делать скрининг или нет, это личный выбор каждой женщины.
Многие женщины соглашаются на скрининг, а затем на основании результатов принимают решение о необходимости инвазивной диагностики. Некоторые женщины хотят сразу прибегнуть к инвазивной диагностике (они могут быть в группе высокого риска по возникновению хромосомных патологий или других нарушений, которые не выявляются с помощью скрининга, или просто хотят знать как можно больше о состоянии своего ребенка и готовы жить с небольшим риском выкидыша). Другие женщины решают не делать ни скрининг, ни инвазивную диагностику.
Когда необходимо делать скрининг?
В зависимости от программы, которую использую при расчете рисков (ASTRAIA, PRISCA, Life Cyscle и др.), тактика проведения скрининга может немного отличаться.
Скрининг первого триместра состоит из биохимического анализа крови, а также ультразвукового исследования.
Биохимический анализ крови первого триместра (так называемый «двойной тест») определяет уровень двух белков в крови, которые вырабатываются плацентой – свободный бета-ХГЧ и ассоциированный с беременностью протеин плазмы-А (Pregnancy-associated Plasma Protein-A – РАРР-А). Аномальные уровни этих биохимических маркеров являются признаком наличия патологий у плода. Этот анализ необходимо сделать в период с 10-ой до конца 13-ой недели беременности.
Основным показателем во время проведения скринингового УЗИ является толщина воротникового пространства (ТВП, синонимы: воротниковая зона, шейная складка, nuchal translucency (NT)). Воротниковое пространство – это область на задней поверхности шеи ребенка между кожей и мягкими тканями. У детей с хромосомными аномалиями в воротниковом пространстве имеет тенденцию накапливаться больше жидкости, чем у здоровых детей, в результате чего эта область становится больше. Толщина воротникового пространства должна измеряться в период с 11-ой до конца 13-ой недели. Кроме ТВП, на УЗИ также измеряют копчико-теменной размер (КТР), по которому уточняется срок беременности, носовую косточку и другие параметры плода.
УЗИ совместно с биохимическим анализом крови представляют собой комбинированный скрининг I триместра. С помощью этого скрининга выявляется до 90% детей с хромосомными аномалиями. Первый скрининг считается более точным.
Преимуществом скрининга I триместра является возможность узнать о патологиях ребенка на относительно ранней стадии беременности. Если по результатам скрининга получается высокий риск, то еще есть шанс успеть сделать биопсию ворсин хориона, которая выполняется обычно в период с 11 недели до 13 недель и 6 дней, чтобы узнать наверняка, если ли у ребенка хромосомные аномалии, пока срок беременности еще не очень большой.
Скрининг второго триместра желательно делать на 16-18 неделе беременности. Кроме хромосомных аномалий с его помощью выявляются дефекты нервной трубки. Он включает в себя биохимический анализ крови трех (тройной тест) или четырех (четверной тест) показателей (в зависимости от возможностей лаборатории). При тройном тесте определяется уровень хорионического гонадотропина человека (ХГЧ, hCG), альфа-фетопротеина (АФП, AFP), неконьюгированный эстриол (uE3), а при четверном добавляется еще один показатель – ингибин А. Аномальные значения этих веществ в крови свидетельствуют о вероятности того, что плод имеет какие-либо нарушения. Для скрининга II триместра при расчете рисков используются данные УЗИ первого скрининга.
Так как скрининг первого триместра считается более точным и имеет меньше ложноположительных результатов, врачи часто не назначают второй скрининг, так как он менее чувствительный и не повышает шансы на определение патологий у плода. Во втором триместре достаточно сдать анализ крови на один биохимический маркер – АФП, который дает возможность выявить дефекты нервной трубки у плода. Если по результатам первого скрининга у ребенка высокая вероятность наличия хромосомных аномалий, то необходимо пройти инвазивную диагностику, чтоб как можно раньше оценить состояние ребенка, не дожидаясь второго скрининга.
Следующим этапом оценки состояния плода является УЗИ на 20-22 неделе и на 30-32 неделе беременности.
Как понять результаты скрининга?
Результаты скрининга должны быть представлены в виде оценки индивидуального риска. Расчет производится с помощью специальных компьютерных программ (например, PRISCA, ASTRAIA и др.), которые учитывают данные УЗИ, результаты биохимического анализа крови и индивидуальные факторы (возраст, вес, этническая принадлежность, количество плодов и т.д.). В программе ASTRAIA при расчете рисков учитываются дополнительные УЗ параметры, что дает возможность повысить выявляемость патологий.
Интерпретация отдельных биохимических показателей и сравнение их с нормами без расчета рисков не имеет смысла.
В результатах скрининга указываются соотношения, которые отображают шансы ребенка на наличие патологий. Риск 1 к 30 (1:30) означает, что из 30 женщин с таким же результатом, у одной из них родится ребенок с хромосомными аномалиями, а у остальных 29 – здоровые дети. Риск 1 к 4000 означает, что из 4000 женщин с таким же результатом, у одной родится ребенок с патологией, а у 3999 женщин будут здоровые дети. То есть, чем выше второе число, тем меньше риск.
Также в скрининге может быть указано, что результат ниже или выше порога отсечки. В основном тесты используют порог отсечки 1:250. Например, результат 1:4000 будет считаться нормальным, потому что риск меньше, чем 1:250, то есть ниже порога отсечки. А при результате 1:30, риск считается высоким, потому что он выше порога отсечки.
Нормальный результат скрининга не является гарантией того, то ребенок не имеет хромосомных аномалий. По такому результату можно только предположить, что проблемы маловероятны. В свою очередь плохой результат не означает наличие патологий у ребенка, а только то, что патология, скорее всего, есть. На самом деле, большинство детей с плохими результатами скрининга не имеют никаких патологий.
Гинеколог или генетик помогут понять результаты скрининга, а также объяснить необходимость инвазивной диагностики в случае плохого результата. Необходимо взвесить все «за» и «против» и решить, готовы ли вы пойти на инвазивную диагностику, при которой существует небольшой риск выкидыша, чтобы узнать о состоянии вашего ребенка.
И наконец, имейте в виду, что нормальный результат скрининга не гарантирует отсутствие проблем у ребенка. Скрининги разработаны для выявления всего нескольких распространенных хромосомных аномалий и дефектов нервной трубки. Ребенок с нормальным результатом все равно может иметь какие-либо другие генетические проблемы или врожденные дефекты. Кроме того, нормальный результат не гарантирует того, что у ребенка будет нормально функционировать мозг и не исключает такие нарушения, как аутизм.




